肩関節脱臼(外れる状態)のその瞬間、そして整復されるまでの間の苦しさは経験した人にしかわかりません。
僕自身、肩の専門医として診療をやりつつ、自分自身も学生時代に脱臼した経験がありますので、
相当な辛さ、衝撃だということは身にしみています。
この肩関節脱臼はさらに「癖になってしまう」という厄介な性質があり、肩が容易に外れる状態は少なくありません。
常に肩が外れそう・・・という感覚はとてもイヤなものです。
ここでは自分自身も経験している肩関節脱臼において、今現在は関節鏡手術を中心に治療をしている僕自身が伝えられることを惜しみなく公開したいと思います。それは癖になるメカニズムや痛みの原因、そしてトレーニングや手術などの治療法など多岐に渡りますので、目次を活用しながら、興味のあるところからでもいいので、ぜひお読みください。
まずは肩が外れそう・・・から、実際に外れてしまったときの応急処置を含めた初期対応についてのお話から入ります。
肩脱臼してしまったときの最重要はすぐ病院を受診
それでは、肩が脱臼してしまったときに
どうするべきか?
ということについて
お話いたします。
結論から言うと、
現場で脱臼を入れようと苦労するくらいなら、
素早く近くの整形外科に電話連絡の上、
救急外来を受診してください。
現代において、レントゲンで病態を把握せずに、
「無理に」脱臼を入れようとすることは
絶対にやってはいけないこととすら言えます。
その理由は2つあって、
脱臼と思ったら骨折!ということも多々あり
1つは脱臼に見えて骨折だったというケースや、
脱臼に骨折を併発しているケースがある事です。
その状況で無理に整復操作をすれば、
骨折が重症化することもありますし、
骨折や脱臼の形態によっては、
脱臼がそう簡単には入らないケースもあります.
無理な整復は骨折の危険性あり
もし、そういった入りにくい脱臼を
「無理に」整復しようとすると、
時に
- 神経、血管を損傷してしまう
- 整復操作によって骨折を起こしてしまう
なんてことが起こりえます。
僕自身、病院で診療していて、
つらい経過をたどった患者さんに出会うことがあります。
たとえば、整骨院で脱臼と診断され、
何度も整復操作を受けるが痛みが良くならず、
僕の外来に来てくれて、
実は脱臼はなくて骨折だった
なんことは時々あります。
少なくともレントゲンも撮らずに、
今主流となっている0ポジション法を含む
専門的な整復操作はやるべきではないと思います。
ですが、限定的に現場で応急処置的に
トライしてもいいと考えている方法はあります.
現場での唯一試してもいい自分で治す・はめる方法(整復)
僕が個人的に考えている、
スポーツ現場で試してみてもいい入れ方、
整復方法は、
Stimson法と言われるものの簡易版です。
まずStimson法についてですが、.
これには高いベンチなどが必要です。
そのベンチにうつ伏せで寝て、
外れた方の腕をダランと下ろします.
その外れた方の腕の手首に3kgくらいの重りをつけて、
ただただ10分くらい待つ方法です。

画像引用元:肩関節外科の要点と盲点 (整形外科Knack & Pitfalls)第1版 文光堂
一応説明しましたが、
これをやってる暇があれば、
病院を受診してください。
そうではなくて、もっと簡易的な方法だけ、
病院受診までの間に試すというのがおススメです。
簡易的な方法と言いましたが、
実は結構効果的です。
自分で治す・はめる:脱力ゼロポジション法
低いベンチなどに、
外れてない方の膝と手をついて、
安全を確保し、
写真の様な姿勢となって、

肩甲骨から手までを
だらーんと脱力します。
この時にいかに力を抜けるかがポイントになります。
特に現場では
初回脱臼で選手も
恐怖や痛みで緊張していますので、
重りをつけたり引っ張ったり、
余計な事はせずに、
ただ、力を抜かせる。
多少、カラダを揺らして、
リラクセーションを促したりしながら、
とにかく力を抜かせる。
これだけやってみましょう。
1つ大事な注意点ですが、
頭を下げる姿勢をとるので、
痛みが強い中、
選手に無理強いすると、
気を失って倒れてしまうなんてことも
あり得ないわけではありません。
しっかりと周りで支えて安全性を確保することと
顔が青白い、吐き気を催しているなど
頭を下げる体勢が危険と思われるときは
やらないことなどを徹底しましょう。
そして、しつこいですが、
この方法で脱臼が
「入ろうが入るまいが」
整形外科もしくは救急外来を受診して下さい.
肩の脱臼は初期治療が非常に重要です.
整復されれば三角巾
脱臼の整復感
つまり、入った感じがあれば、
痛みもある程度落ち着くはずです。

Portrait Of Young Man With Arm In Sling
あとは三角巾などで
腕を吊って、肩を安静にして
病院を受診してください。
整復されなければ、一番痛くない状態を保持
整復されないようであれば、
選手にとって一番痛くない状態にします。
多くは選手が
外れていない側の手で、
外れた側の腕を持って、
なんとなく、痛みが少ない位置を保持
しています。
痛みで気を失ったり、
我を失って転倒したり
ということがないように
周囲の安全確保、支えが必要です。
初期対応で無事、脱臼が整復された場合、通常は痛みが速やかに治まって、楽になるのですが、
肩脱臼後に痛みがいつまでも残ってしまうことが時にあります。
そうなると、この痛みがいつまで残ってしまうのか?
心配になってしまうと思います。
多くの肩脱臼後の痛みは安静時の痛みは1-2週のうちに相当軽減し、
肩を動かしたときの痛みも1ヶ月くらいで気にならなくなるくらいが一般的です。
それに比べて長期にわたって痛みが残る場合の
考え得る原因がいくつかあります。
肩脱臼の直後の痛み
肩の脱臼直後の痛みは、
そりゃ痛いですよね。
外れて安定した位置では
痛みが少なめで、
少しでも動かすと激痛が走る
というような状態だろうと思います。
それ自体は、ある意味当然な痛みです。
この外れている状態での心配な症状は
こちらで解説しておりますが、
肩以外に肘から先にしびれや
痛みが走っているときですね。
神経障害を疑います。
この場合の治療は何より早く整復(元の位置に関節をはめる)ことに尽きます。
整復後の痛み
整復後は
強い痛みは引いているはずです。
ただ、脱臼の時に傷めた
関節唇や関節包、軟骨などが
痛みの原因として残りますから、
多少の痛みはあって当然です。
こちらも同様で神経障害を疑う症状を注意します。
この場合の治療は肩の安静です。
三角巾やときにバストバンドというバンド上のコルセットを腕ごと巻いてしまう
というような方法がとられます。

Portrait Of Young Man With Arm In Sling
初回脱臼後は3-4週間の安静をすることが一般的です。
整復後しばらくして痛みが残るケース
これが一番問題ですね。
冒頭でも述べたとおり
肩脱臼後の痛みは安静時の痛みは1-2週のうちに相当軽減し、
肩を動かしたときの痛みも1ヶ月くらいで気にならなくなるくらいが一般的です。
それでも整復後も
痛みが残るときは
可能性は高くないですが、
さまざまな問題が考えられます。
原因1:脱臼の時に骨折もあった
これは整復前後で
発見しておくべきモノですが、
脱臼時や整復のときに
骨折も起こっていることがあります。
レントゲンで最初はわからないような
骨折もあり得ますので、
レントゲンを何回か撮る
というのは基本です。
こちらで詳しく解説しております。
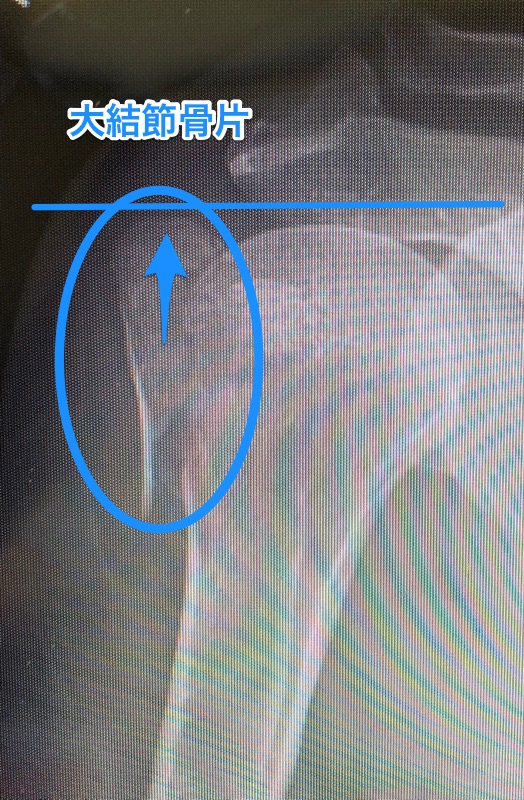
肩の脱臼 + 上腕骨大結節骨折
一つ目は肩の脱臼とともに大結節(だいけっせつ)が骨折してしまった状態です。

画像引用元:J Shoulder Elbow Surg. 2002 Jul-Aug;11(4):389-400.

肩が脱臼しないように頑張ってくれている安定化装置はいくつかあります。
- 関節唇(かんせつしん)
- 腱板筋群(けんばんきんぐん)
- 関節包(靭帯)
これらの中で腱板筋群がくっついてる骨が大結節です。
そして、この腱板筋群の頑張りもむなしく脱臼してしまったときに、腱板筋群に過剰に引っ張られてしまって大結節が裂離骨折を起こしてしまう。
というケースが1つ。
また、肩の脱臼はほとんどが前方脱臼ですが、その前方脱臼した時に上腕骨の後外に位置する大結節の根本が受け皿側である肩甲骨関節窩の前方と衝突します。
そのメカニズムでできる陥没病変をHill- Sachs病変というわけですが、それが陥没ではなくて完全に折れてしまえば大結節骨折になってしまう。
そんなケースもあります。
肩の脱臼 + 上腕骨頚部骨折
もう一つの肩の脱臼骨折は上腕骨の頚部で骨が折れてしまうケースです。

画像引用元:J Shoulder Elbow Surg. 2002 Jul-Aug;11(4):389-400.
上腕骨(肘から肩にかけての腕の骨)は肩の関節部分は骨頭(こっとう)という球形状をしていて、外側に大結節、前側に小結節という突起があり、その下(肘より)は骨幹部(こっかんぶ)という木の幹に相当する細長い部分になります。

画像引用元:肩関節外科の要点と盲点 (整形外科Knack & Pitfalls)第1版 文光堂
その骨頭や大小結節と骨幹部の間を頚部(けいぶ)といいます。
解剖頚と外科頚に分かれていますが、ここではとりあえず頚部でいいです。
頭と体幹の間は頚(くび)というわけですね。
この頚部で折れてしまって、さらに、骨頭が外れてしまっているのがこのケースです。
合併した骨折が大結節骨折の場合との大きな違いは、脱臼した骨頭と骨幹部が分断されてしまっているということです。
そのため、こちらの方が一般的に重症です。
原因2:脱臼の時に腱板損傷もあった
脱臼のときに
腱板損傷を一緒に合併することがあります。
とすると、症状が残ることもあり得ます。
それを見つけるには、
最低でも超音波検査、
できればMRIで調べるのがいいでしょう。
腱板損傷については
こちらをご参照ください。
注意すべきは肩腱板損傷は他の筋損傷、筋断裂とは違うということ
この肩腱板損傷、
それはつまり、腱板が断裂してしまう、
切れてしまうわけですが、
これを他の部位の筋肉や腱の断裂と
同じとは考えない方がいいです。
通常、筋肉が切れてしまっても(肉離れ、筋挫傷)、
自然治癒としてだんだんと修復され、
ある程度の強度を持って(時には完全に)筋肉が修復されます。
つまり、かなりの重症でない限りは、肉離れなどに対しては手術はしません。
その先の腱の損傷としては、
代表的な腱損傷が、アキレス腱損傷です。
このアキレス腱損傷は実は
手術でなくても、ギプスなどで治すこともできます。
肩腱板断裂(損傷)は時間がたってもくっつかない
しかし、肩腱板損傷については
自然治癒は厳しいというデータが出ています。
その大きな要因は、
肩腱板損傷は骨から腱板が
剥がれるように切れてしまうからです。
この剥がれた骨と腱・・・
この異質なものがくっつくというのは、
難しいということですね。
結果、
ほとんどの腱板損傷は
時間とともに、むしろ拡大(重症化)していきます。
原因3:脱臼の時に神経を傷めてしまった
これは可能性は高くないですが、
脱臼の時に神経を傷めてしまうことがあります。
特に腋窩神経という神経が
肩関節の近くを走っていて、
脱臼のときに傷めてしまうことがあります。

画像引用元:肩関節外科の要点と盲点 (整形外科Knack & Pitfalls)第1版 文光堂
腋窩神経の支配している三角筋の麻痺、
つまり、肩を動かせないような状態があれば、
腋窩神経損傷をより強く疑います。
少し時間経過をみますが、
筋電図という神経の検査や
MRIなどで画像評価をすることがあります。
原因4:脱臼の後、関節がカタくなってしまった
脱臼の後、
初回脱臼であれば3−4週間は
肩をある程度固定します。
その後、関節がカタくなっていて、
それを動かす過程で痛みが走る
ということがあります。
拘縮肩と言います。
これは特に高齢の人に多くて、
若い人は、カタくなることよりも
やはり、クセになってしまうことが多いです。
拘縮肩(カタくなってしまった肩)の治療法
ではこのカタくなってしまった肩:拘縮肩の治療法です。
ザックリ言うと、、多くの拘縮肩は関節包(かんせつほう)に原因があります。

関節包は関節を全周性に前後上下と覆っている薄い膜のことですが、これが何らかの原因で拘縮肩の場合は分厚く、硬くなってしまっています。これは身体の防御反応と考えられていて、そのせいでカタくなってしまうんですね。
この関節包が原因の拘縮肩に対する治療法としては、じわじわと関節包に刺激(伸張刺激)を加えて、時間はかかっても(時に年単位)ハビリテーションやストレッチで柔らかくしていく方法と、
もっとシンプルに、分厚くなってしまっているのなら、切ってしまう、剥がしてしまうという意味での手術(主に関節鏡)があります。
通院リハビリテーション:病院に通ってリハビリする
ジワジワとかたくなった肩を柔らかくしていくリハビリテーションですが、結構大変で時間もかかります。。
ほぐすように肩こりのマッサージのようなことをするわけではなく、してもあまり意味はありません。
そうではなくて、肩がカタくて動かせない中でも少しずつでも動く限界を「攻める」ようなリハビリテーションになります。
例えば、この動画のようにセラピスト(療法士さん)が関節を徐々に動かしていくようなことを行っていきます。
それを病院に定期的に通院しながら専門の療法士(作業療法士や理学療法士)に肩を動かしてもらったり(他動可動域訓練)、自宅でもできるように指導のもとでのストレッチを練習したりします。
これは頻度としては毎日できれば一番いいわけですが、そうもいかないことが多いです。
病院のリハビリ患者さんの受け入れ可能な頻度もありますし、患者さん自身も毎日通院は厳しいですよね。
自宅でセルフストレッチ:自分でやれば毎日できる
そこで毎日、自宅などで自らのストレッチがとても重要になってきます。
通院リハビリテーションで指導を受けるのも1つの方法ですが、
この場でお伝えできるシンプルなモノもあります。
肩関節の動きとして、特に使いやすさのポイントになるのは挙上もしくは外転という前から横からバンザイまで腕を上げていく動作です。
この挙上、外転の練習、ストレッチとしての代表的なエクササイズが、
振り子運動訓練(pendulum exercise)と呼ばれるものです。
頭を下げて腕をだらんと垂らすところ(この時点で挙上されていることになります)から身体を揺らしながら腕を振り子のように前後だったり円を描くように振っていくわけですね。
特に頭を腰よりも低く下げるくらいに身体を前屈できれば、腕、肩をしっかり脱力したときの挙上角度が高くなり効果が高まります。極端な話、頭が下、足が上の状態で腕の力を抜くと、重力の力を使ってバンザイをするようなモノですよね。
さらに↓このように棒を使った可動域訓練エクササイズも効果的です。
こちらは肩の外転(がいてん)訓練です。棒を両手でもって、左手で右手を外に上に押し出すような動作で右肩を外転(外側から上げていく)させていくストレッチです。
こちらは右肩の外旋(がいせん)の可動域拡大訓練です。
ポイントは右肘を体側につけて固定して、手の位置を外側に開いているということです。肘を固定して上腕骨の長軸で回旋しているということですね。
今度は右肩の内旋(ないせん)の可動域拡大訓練です。棒を下で背中側にまわしてから、持っている右手を左手が棒をつたって、持ち上げていきます。
この右手の位置が背中側で高く上がれば上がるほど、肩関節は内旋していることになります。
拘縮肩の治療:注射して徒手授動術や手術など
次に手術のお話についてですが、まずは「切らない」手術:徒手授動術(としゅじゅどうじゅつ)というものと、手術らしい手術としては、今は関節鏡手術があります。肩のの前後に1–1.5cm程度の小さい創から関節鏡や専用の電気メスなどを関節の中に入れて、分厚くなってしまった関節包を中から切開していく方法です。
詳しくはこちらの記事をご参照ください。
[st-card id=115 label=”” name=”” bgcolor=”” color=”” readmore=”on”]
肩の脱臼後の痛みの原因は多岐に渡ることを解説してきましたが、
逆に「肩が外れそう」という状態、脱臼がクセになってしまった状態の原因はほとんど共通しています。
そのお話に移ります。
反復性肩関節脱臼とはクセになった脱臼・外れそうな状態
反復性肩関節脱臼とはこの肩関節脱臼が反復性に起こってしまう状態です。つまり、肩の脱臼がくせになっちゃって、常に外れそう・・・という状態です。これは非常に厄介ですよね。
最初は外傷やスポーツでの激しいプレーのときに外れてしまって、それ以後、また同じようなスポーツでのプレーで外れてしまうという状況からだんだんと日常生活でも外れて、しまいには寝ているときに外れるなんて恐怖体験まで・・・なんてことがよく起こります。
反復性肩関節脱臼の原因・メカニズム
この反復性肩関節脱臼の原因というか、そのメカニズムについては主に2つの病変の名前がカギになります。
Bankart病変(バンカート病変)という受け皿側の損傷
一番の原因がバンカート病変(Bankart lesion)と呼ばれる状態です。肩関節は受け皿側の肩甲骨とボール側の上腕骨からなる関節ですが、これは肩関節の受け皿側の骨にくっつく関節唇(かんせつしん)という軟骨が骨から剥がれてしまったり、切れてしまったりという状態になって、受け皿側の前側の壁がなくなっちゃうような状態です。

画像引用元: Philipp N et al:Anterior Glenohumeral Instability: A Pathology-based Surgical Treatment Strategy. AAOS 2014
前側の壁がなくて、ゆるゆる状態なので、すぐに前に上腕骨頭という腕側の骨(ボール側)が外れちゃうわけです。
Hill-Sachs病変(ヒルザックス病変)というボール側の損傷
もう一つ、ボール側、つまり上腕骨の病変としてヒルザックス病変(Hill-Sachs lesion)というのが起こります。

画像引用元:肩関節外科の要点と盲点 (整形外科Knack & Pitfalls)第1版 文光堂
これは上腕骨頭の後ろ側の骨、軟骨が削れてしまう状態を言います。脱臼の時に受け皿側の前にボール側が外れることが前方脱臼ですが、この外れたときにボール側の後ろが受け皿側の前とぶつかり、削れていきます。
このヒルザックス病変が幅広くできてしまうと、
肩を外旋していったときに、
このヒルザックス病変を支点に、
また外れてしまう
ということが起こってしまいます。
反復性肩関節脱臼の治療 根本的には手術しかないが・・・
この反復性肩関節脱臼のメカニズムというものを理解いただくと、根本的な治療は手術しかないということがわかります。
なぜなら、傷んでしまった関節唇も削れてしまった上腕骨頭も、筋肉ではなく鍛え直すことはできないからです。
そうは言っても、少しでも脱臼を防ぐための方策はあります。
脱臼肢位の理解を深める
まず一番大切なのは、「どうすれば外れてしまうのか?」ということを頭と身体で覚えるということです。
ほとんどの前方脱臼は肩関節の
外転 + 外旋 + 伸展
という動きで外れてしまいます。
この動きを徹底的にしないようにするということが脱臼を防ぐ一番のポイントです。
外転 + 外旋 + 伸展
というと、複雑ですが、
要は腕を肩くらいの高さで、後ろにもっていく、もっていかれるというような動きです。

イメージとしては右肩であれば、右背中側の方に手を持っていこうとするなら、身体ごとしっかり右後ろを向いて、腕だけ背中側にもっていかないということです。つねに右肩の後ろの方のゾーンには嫌なイメージを持っておくことがオススメです。
インナーマッスルを鍛える
また、鍛え直すことができないと言いましたが、肩を補助的に安定化して、脱臼を防ぐ力を持っているのがインナーマッスルです。

画像引用元:肩関節鏡下手術 (スキル関節鏡下手術アトラス)第1版 文光堂
このインナーマッスルを鍛えることは、それだけで脱臼を防ぐことができるほどの効果はないにしろ、やったほうがいいのは間違いありません。
ということで、詳しく見ていきましょう。
肩が脱臼する主原因は関節唇=鍛えられない
バンカート損傷については、
関節唇損傷のことだと解説いたしましたが、
とすると、関節唇は軟骨であり、
筋肉ではないので、
筋トレでは鍛えられません。
また、拘縮してしまっているわけでもないので、
ストレッチも関節唇には何の意味もありません。
これが、肩関節の脱臼がクセになってしまったときに、
手術が必要になることが多い理由です。
肩脱臼を防ぐリハビリ・筋トレ
そういう意味では、
肩脱臼をリハビリで防ぐのは無理
と一言で片付けてもいいわけですが、
それでも、少しでも再脱臼の確率を下げる、
もしくは、手術後により確率を下げる
という目的でのリハビリはやはり重要です。
補強としてのインナーマッスルトレーニング
鍛えられる肩の安定化組織としては
肩のインナーマッスル、
腱板筋群があります。

画像引用元:肩関節鏡下手術 (スキル関節鏡下手術アトラス)第1版 文光堂
これらの筋肉は肩の深いところにあって、
収縮することで、
上腕骨頭を関節窩に押しつける力(求心力)
を生み出します。
その結果、肩は安定しますので、
このインナーマッスルのトレーニングは重要です。
このトレーニングについては
こちらの記事もご参照ください。
https://youtu.be/7OgblVRTmCE
https://youtu.be/utbLSjMDqmw
肩甲骨トレーニング
もうひとつは、
肩関節の無理な動きで外れますから、
相対的に肩関節に負荷をかけないために、
肩甲骨を大きく動かせるフィジカルを
作り上げる
ということです。
代表的な肩甲骨トレーニングは
こちらのCATというトレーニングですね。
体幹を使って腕を後ろに持っていかない
また様々なスポーツ動作、
日常生活動作の中で、
腕を後ろにもっていかなきゃいけない、
もっていかれてしまう
そんなケースはあります。
そのときに、体幹の回旋、スピンを使って、
相対的に腕を後ろにしないという
身体のクセをつける
これはすごく効果的です。
こちらの動画はその最たるものです。
※facebookマークをクリックしてfacebookに移動すると
動画をご覧いただけます
この中年男性は、
身体をスピンさせなければ、
ほぼ確実に腕をもっていかれて、
脱臼していたでしょう。
次に肩関節脱臼を防ぐ策として、テーピングという方法も気になるところです。
肩関節脱臼を防ぐテーピング
それでは肩脱臼を防ぐ
テーピングというモノを考えます。
いままで脱臼したことがない選手
つまり、初回脱臼のときには
たいてい、ある程度大きな衝撃が加わっています。
この衝撃を完全に吸収して、
脱臼を防ぐのはテーピングではとても無理です。
また、クセになっている選手の脱臼も
ちょっとしたことで外れることが多いので、
このちょっとしたことをテーピングで
完全に防ごうとするのも難しいです。
要は、テーピングだけで
脱臼を防ぐのは難しい、
補助的に使うべき
という位置づけを忘れないでほしいと思います。
特に癖になっている人(反復性肩関節脱臼)は
こちらのBankart損傷(バンカート損傷)や、

画像引用元: Philipp N et al:Anterior Glenohumeral Instability: A Pathology-based Surgical Treatment Strategy. AAOS 2014
こちらのHill-Sachs lesion(ヒルザックス病変)というような

画像引用元:肩関節外科の要点と盲点 (整形外科Knack & Pitfalls)第1版 文光堂
脱臼しやすい状態が作られてしまっているので、
テーピングだけで完全に防ぐのは難しいことが多いです。
脱臼のしやすさと生活スタイル、スポーツスタイルは?

Kinesio taping in physical therapy – therapist placing kinesio tape to patient’s shoulder
そんななかでテーピングをどう使うか?
というのは
個人個人で違います。
その中でも知っておくべきは
- どれくらいのことで外れてしまうのか?
- 日常生活ではどのくらい肩を使うのか?
- スポーツにおける肩の動きはどうか?
ということです。
それに応じて、
テーピングの強さや
タイプが変わります。
当然、脱臼しやすいのであれば、
テーピングは強くして、伸びないタイプを
ガチガチに貼る方が安全ですし、
ただ、肩の動きが多い場合に、
ガチガチにやることは
パフォーマンスに影響が出ます。
そういった感じで、
ベストバランスのテーピングを探る
ということも必要です。
肩脱臼予防テーピング方法1:肩の伸展外旋を防ぐ固定テーピング
実際のテーピングは
肩の伸展外旋を防ぐという貼り方を
するのが基本です。
その方法としては、肩の伸展外旋の逆である屈曲内旋の位置でテープをしっかり巻くことで、
その位置から逸脱しにくい(脱臼肢位になりにくい)状態を作るというモノです。
こちらの動画をご参照いただくと、肩を屈曲(やや肘が前に)そして、肩が内旋(手が肘より前に)という状態で巻いているのがわかりまます。
肩脱臼予防テーピング方法2:簡単にキネシオテープ単独で
前述した通り、テーピングだけで肩関節の脱臼(亜脱臼)を防ぎきるのは困難であり、
補助的に使うという考え方が必要なわけですが、
そう考えると、よりパフォーマンスや利便性を重視して、
伸縮性のテープであるキネシオテープを単独で使用して、
できるだけ簡単に貼れるテーピングを考えてみます。
こちらの動画は伸縮性テープの作用を使って、
肩関節の求心力を高めて、安定性を高めるという目的で行っています。
求心力というのは、肩関節を構成する上腕骨頭(腕の骨の一番上の球状部分)が肩甲骨の関節窩(受け皿部分)に押しつけられるような方向のチカラのことです。
この動画よりもさらに肩関節を内旋させて貼るとより脱臼を防ぐ力が高まります。
このテーピングは脱臼を防ぐチカラは落ちますが、
肩の動きは大きく損なわれません。
そういう意味では投球動作など肩の幅広い可動域を要求されるスポーツや活動では
この簡単キネシオテープバージョン、
コンタクトスポーツなど、より肩関節脱臼のリスクが高いスポーツには
ガッツリ固定バージョンという使い分けもいいかと思います。
さらに、より簡便に外からの策で肩関節脱臼を防ぎたいとなると、
サポーターという選択肢が出てきます。
肩関節脱臼(亜脱臼)防止サポーターはおおきく2種類
テーピングと同様に
サポーターも
これ単体で脱臼を防ぐ
というほどの効果を期待するのは難しいです。
あくまで補助的に使う
ということになるでしょう。
肩の外転外旋伸展を制御するサポーター
肩脱臼(亜脱臼)のメカニズムを考えれば、
この
肩の外転外旋伸展という動きを制限する
そんなサポーターがいいと考えますよね。
ただ、これは肩の可動域を制限するわけで、
特に肩の外旋という動きは
上腕の長軸を軸に回旋する動きなので、
サポーターでも制御が難しいです。
これについては
一般的に市販されているサポーター
というよりは、
病院などで医師の指示の元、
使用するような
装具
という扱いになります。
そのためまずは主治医に
装具について意見を聞きましょう。
この装具は他のスポーツによっては
必要となる動きも制限したり、
スムーズでなくしてしまう
というデメリットがあります。
肩を外側から圧迫するだけのサポーター
そんなときに、
外から圧迫するということをメインとする
サポーターが多く売られています。
これは上腕を肩甲骨側に押しつけるような
圧迫力を加えることで、
安定性を高めようとするものですね。
これなら動きの制限は少なくなります。
目に見えた効果とまではいかないかもしれませんが、
理論上は多少なりとも効果を期待できると思います。
結論:圧倒的に肩関節脱臼を防ぐ効果が高いのは手術
ここまでいろんな肩関節脱臼防止策をお伝えしてきましたが、
結局、どの策の時にもお伝えしたとおり、
完全に防ぎきることができるものはありませんでした。
それは肩関節脱臼がクセになる原因が、
まさに肩の中にあって、それは手術出ないと治せないからなんですね。
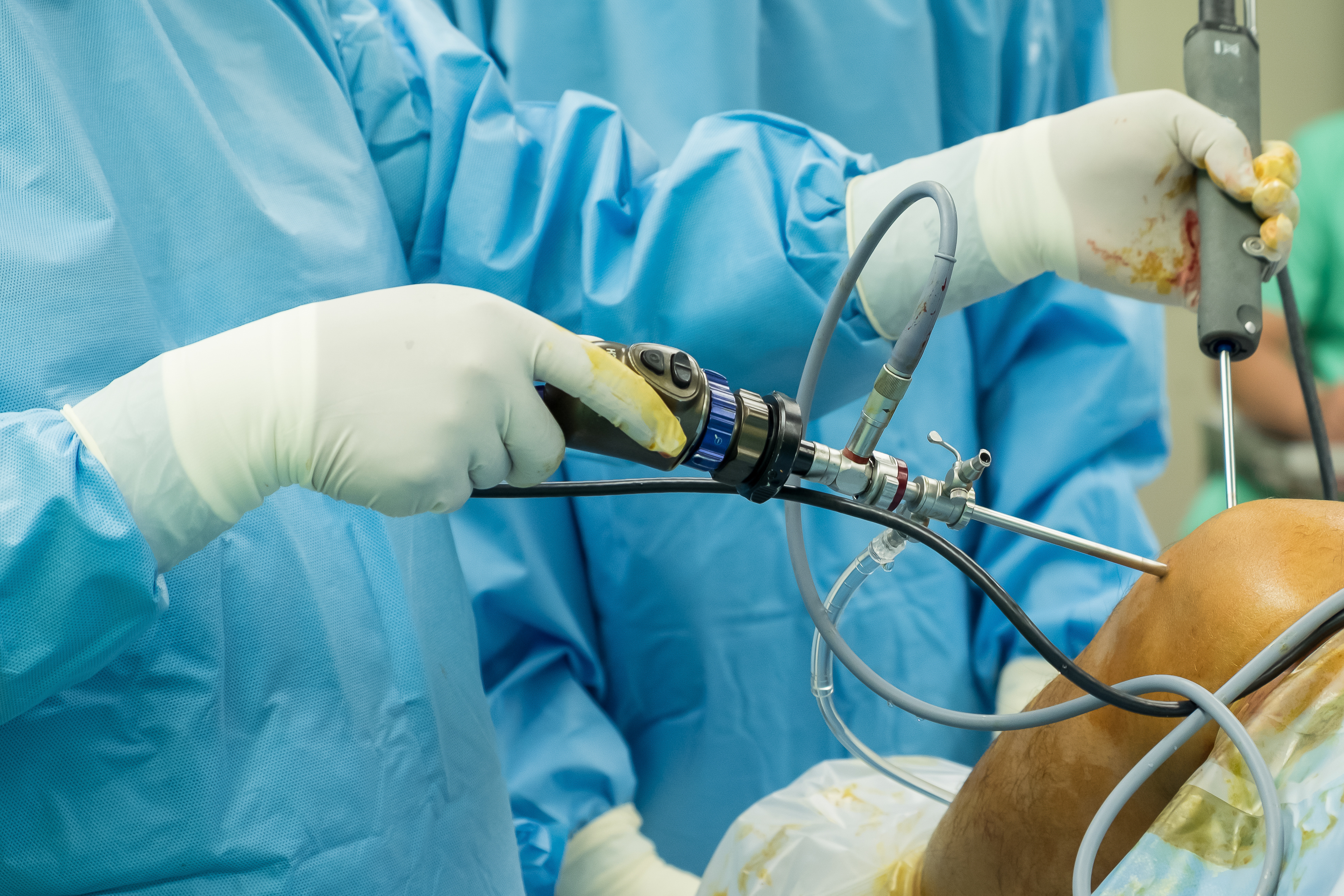
今現在の肩の手術は関節鏡手術が主流になっています。

arthroscope surgery
手術をするべきか迷ったら
何度も何度も肩の脱臼を繰り返していれば、もう、いい加減、どうにかしたい!!と思って、手術を希望されるケースが多いわけですが、
やはり、脱臼なんてことはとっても嫌な状態ですから、
外れやすい状態であっても、なんとか防ごうとする意識が強く働きますので、
毎週とか毎月とか、そんなスパンで脱臼を繰り返すってことは少ないです。
むしろ、何ヶ月ぶりとか、何年ぶり、なんていうように忘れた頃に外れてしまう
「ああ、やっぱり俺は外れやすいのか・・・」
と考えるケースが多いです。
では、どの段階で手術をするのがいいのでしょうか?
例えば、はじめて脱臼したときに、
2回目を起こさないように手術をするのがいいのか?
それとも2回目なのか?
3回目なのか?
5回目なのか?
それには明確な答えはありませんが、考えるための材料を御呈示します。
肩の脱臼を繰り返せば繰り返すほど軟骨や骨が傷んでいく
脱臼する瞬間は肩の中では当然、異常な動きや力が加わっています。
その衝撃で関節の軟骨は少しずつ傷んでいきます。
脱臼を繰り返している状態を放置していると、将来的に変形性関節症という軟骨がすり減った状態になるリスクがとても高まります。
- 初回脱臼のみで再発しなかった場合は18%
- 再脱臼防止手術を行った場合は29%
- 手術をせずに脱臼を繰り返した場合は39%
これは将来的な変形性関節症(軟骨のすり減り)になってしまった人の割合です。
(AAOS 2014 review : Anterior Glenohumeral Instability: A Pathology-based Surgical Treatment Strategy)
また、ヒルザックス病変という上腕骨の後方の骨の凹みが、脱臼するたびに深くなったり、広くなってしまい、その結果、さらに脱臼しやすくなったり、脱臼から整復しにくくなったりしてしまいます。
若ければ若いほど脱臼を繰り返す
欧米を中心に近年は初回脱臼においても、積極的に再発防止の手術が行われてきています。
特に10代から20代の若い人が対象になっていますが、その理由はシンプルに若い人ほど再脱臼しやすいからということなんですね。
論文を探してみると、
- 全体としての再脱臼率: 33-67%
- 若いアスリートに限ると:55-87%
というデータが出ています。
(Rhee YG, et al. Clin Orthop Surg 2009
Boileau P, et al. JBJS Am 2006)
確かにこれだけ再脱臼するなら初回から手術をするのもひとつの選択肢と言えます。
肩脱臼(反復性肩関節脱臼)の手術方法
それでは肩の脱臼がクセになってしまった場合に
どのような手術方法があるのか
ご紹介していきます。
【バンカート法】関節唇を修復
まずバンカート損傷を修復する
というのが一番基本的な手術です。
骨から剥がれた関節唇を
もとの骨、
つまり肩甲骨の関節窩にくっつけるように修復
するわけですが、
そのために関節窩という骨に
糸付きのネジを挿入して
(最近は糸だけ骨に挿入することもあります)
その糸で関節唇を
いい緊張状態(ゆるゆるでない状態)で、
縫い付けます。

画像引用元:肩関節外科の要点と盲点 (整形外科Knack & Pitfalls)第1版 文光堂
これは関節唇の損傷の程度によりますが、
糸を4−5本使うことが多いです。

画像引用元:肩関節鏡下手術 (スキル関節鏡下手術アトラス)第1版 文光堂
さて、それでは動画で見てみましょう。
Bankart損傷の修復動画です。
まずはアニメーション動画です。
次に、実際の関節鏡の動画です。
具体的には剥がれた関節唇 を引き上げて縫い直すので、あえてしっかり剥がして、さらに剥がれているところを新鮮化してくっつきやすくしたあとに糸で縫合しています。
【レンプリサージ】ヒルザックス病変を棘下筋で覆う
ヒルザックス病変が
反復性脱臼の一因になり得る
ということを解説いたしました。
バンカート損傷を修復しても、
ヒルザックス病変が大きく、
外れやすい状態が残る場合は、
このレンプリサージ
というものを行うことが多いです。
このレンプリサージは、
削れてしまったヒルザックス病変に
そのすぐ表層を走る
棘下筋、小円筋を縫着(縫い付ける)する
という方法です。

画像引用元:Hill-Sachs “Remplissage”: An Arthroscopic Solution for the Engaging Hill-Sachs Lesion ; Arthroscopy, vol 24, No 6, 2008
そうすることによって、
ヒルザックス病変がまたはまり込んで
脱臼してしまうのを防ごうということですね。
レンプリサージの動画です。
ヒルザックス病変に糸を埋め込んで(アンカー)、その糸で後の腱板をヒルザックスに縫い付けています。
【烏口突起移行術】スジ付き骨を移動して前の壁を作る
ラグビーやアメリカンフットボールなどの
コリジョンスポーツ、
また、柔道などの格闘技系のような
再脱臼のリスクが高いモノや
手術をしたのに再脱臼してしまったケースには
より強力に脱臼を防ごうと言うことで、
烏口突起という骨の一部を
受け皿である関節窩の前方に移行して、
前方の壁をつくるような
イメージの手術を行います。

画像引用元:肩関節鏡下手術 (スキル関節鏡下手術アトラス)第1版 文光堂

画像引用元:肩関節鏡下手術 (スキル関節鏡下手術アトラス)第1版 文光堂
この烏口突起には
共同腱と呼ばれる
烏口腕筋、上腕二頭筋短頭という筋肉の腱が
くっついていますので、
その腱が前方に張り出すことによる、
脱臼防止作用も期待しています。
関節鏡下手術と直視下手術の違い
ここまで説明したうち、
バンカート法とレンプリサージは
関節鏡下手術が主流になっています。

画像引用元:肩関節鏡下手術 (スキル関節鏡下手術アトラス)第1版 文光堂
関節の中での手術は
関節鏡がかなり有利です。
直視下手術、つまり、
傷をしっかりあけて、直接中をみる手術は
関節の中をみるために、
筋肉を裂いて、
肩甲下筋というインナーマッスルを切って
侵入しないといけません。
その侵襲、ダメージは見逃せないモノです。
それが必要ないということだけで、
関節鏡のアドバンテージは大きいと
言えるでしょう。
当然、傷そのものも小さくなります。
関節鏡のデメリットは、
手術習得までにすこし時間がかかる
ということです。
その結果、手術ができる整形外科医は
そんなに多くはありません。
そういう意味では、
烏口突起移行術も関節鏡でやられる先生も
いらっしゃいますが、
技術的に難しく、
これについては多くの医師が
直視下に行っています。
手術によるダメージを小さくしたいということを
優先するあまり、
慣れない関節鏡で無理をしてしまうのは
本末転倒で、
一番治したい部分が不十分になったり、
ものすごく時間がかかったりしてしまうことになりかねません。
我々医師は、
そういったバランスを考えながら、
手術法を選択しています。
手術後の痛みはどのくらい強い?どのくらい続く?
僕の場合、関節鏡の手術をメインにやっておりますが、関節鏡手術というと傷が小さいので痛みも少ないと思われがちです。
しかし、関節の中ではしっかりと骨の中に糸を埋め込んだり、関節唇、関節包に糸を通したりと、想像するだけで痛そうなことはちゃんとやっているわけです。当然ですが。
そして、もうひとつ、関節鏡手術は大量の専用の滅菌水を関節の中に流しながら、水圧で出血も抑えながら手術をやっていますので、手術後にその水でむくんで腫れているのが通常です。
それらの要素があいまって、手術当日、翌日くらいは結構痛いこともあります。
特に夜間に痛みが強まるというのも肩の特徴です。

そのため、「最初は結構痛いのでがんばってください。痛み止めなどは適宜使いますが。」
と伝えています。
痛くないと思ってたら痛いのと
痛いと思ってたらそうでもないのだと
後者のほうが自分だったらいいかなと思って、そう話しています。
そこから手術そのものの強い痛みは結構速やかに改善していきますが、その後から、肩を動かすリハビリテーションが本格化していくわけですね。手術前と関節の中は当然、状況が変わっていますから、このリハビリテーションで肩を動かすときの痛みはどうしても生じます。
そういう意味では痛みなく動かせるという状態はメディカルリハビリテーションが一段落する術後2−3ヶ月くらいと説明しております。(実際にはもう少し早い印象がありますが)
手術の費用は?
気になるところですよね。
手術にかかる費用はどのくらいなのか?
これは病院の治療方針や入院期間などによって変わりますが、
3割負担の患者さんの場合は
20万円から30万円の間くらいではないかと思います。
限度額適用認定という制度を活用しよう
また、限定額適用認定という制度は知っておく必要があります。
これは、入院・手術等で診療費用が高額になる場合、あらかじめ保険者から『限度額適用認定証』の交付を受け、医療機関の窓口に提示頂くと、診療費用の患者様負担額が軽減される制度です。
診療費用が高額となった場合、全額をお支払い頂いた後でも保険者に対し申請を行えば、この制度で定められた自己負担限度額を超えた金額について払戻しを受けられます。
しかし、事前に申請を行い提出頂くことで、一時的な多額の現金の支払いを軽減できます。 (入院時の有料個室や食事等の保険対象外の医療費は対象外)
https://www.kyoukaikenpo.or.jp/g5/cat550/1137-91156
このようなサイトも参考にしながら、ご自身の健康保険の保険者にお問い合わせしてみてください。
手術後の復帰はいつから?(仕事は?スポーツは?)
手術した後に仕事や、運転、スポーツなどを再開していいのはいつ頃ですか?というのは必ず聞かれる質問です。
実際は経過を見ながら判断していくことですが、僕の経験上の目安をご提示します。
まず仕事や日常生活ですが、手術後に三角巾や装具などをつけている期間(2−3週くらいが多い)は、その状態でできることならやっていいですよと説明しております。これは姿勢を工夫すれば両手でのパソコン操作や書字などのデスクワークも可能です。
また、患部の肩を大きく使うような仕事や動作は三角巾や装具を外して、肩の可動域が拡大してからとなりますが、それは一般的には術後4−6週間くらいに訪れることが多いかと思います。
さらに運転ですが、これは社会的な責任が特に生じます。法律上も「運転に支障がない状態」という文言がありますから、支障がある状態で運転することは違法となります。患部は固定したまま、片手だけで運転するなんてことは言語道断というわけです。
そういう意味で僕は肩関節の可動域を見て、運転の許可を出していて、だいたい術後6−8週間くらいで許可することが多いイメージがあります。
さらにスポーツ復帰ですが、脱臼再発のリスクがある動作が含まれないスポーツ(走るタイプの陸上競技など)は術後3−4ヶ月、脱臼再発のリスクがあるスポーツ(格闘技、アメリカンフットボール、ラグビーなど)は半年以降と話しております。
まとめ
今回は肩が外れそうという状態、すなわちクセになってしまった脱臼=反復性肩関節脱臼を中心に、
- 肩関節脱臼の応急処置
- 肩関節脱臼後の痛みの原因と対処法
- 肩関節脱臼再発を防ぐ筋トレ法
- 肩関節脱臼の再発を防ぐ手術法
ということについて、
考え得ることを解説いたしました。
少しでも参考になりましたら幸いです。





この記事へのコメントはありません。