今回は肉離れの基本的な知識をおさらいしつつ、
軽症の肉離れと重症の肉離れでは症状もだいぶ違う印象になりますので、
それぞれについてどういう症状が典型的なのか?ということを解説したいと思います。
さらに、
癖になりがちな肉離れをどう治すか?ということの考え方と、具体的な予防方法までを解説いたします。
肉離れはスポーツパフォーマンスが上がれば上がるほど、リスクも高まると言っていい、厄介なケガです。
これをいかに予防するかというのは現段階では明確な答えは出ていませんが、基本的な考え方と方法論はあります。
少し私個人の考え方も交えながら、解説していきたいと思います。
こんにちは、スポーツ整形外科医の歌島です。 本日も記事をご覧いただきありがとうございます。
それではいきましょう!
肉離れとは?
肉離れとは?ということですが、そのままのイメージで間違いはないかもしれません。
「肉」が「離れ」てしまうケガです。
正確には筋肉が離れてしまうということ。つまり、筋肉の損傷です。

筋挫傷との違いは?
筋挫傷(きんざしょう)という病名もあります。これも筋肉の損傷です。では、何が違うか?というと、
直接外力による損傷を筋挫傷と言います。 つまり、筋肉そのものに相手選手の膝が入ってしまうとか、モノがぶつかってしまうとか、そういった結果、その筋肉が損傷してしまうことが筋挫傷です。
それに対して肉離れは、急な動きで筋肉が引っ張られてしまうことで筋肉が損傷してしまうという状態です。つまり、筋肉そのものに直接外力が加わったわけではなく、動きの中で筋肉が引っ張られたことが原因で起こるのが肉離れです。

アキレス腱などの腱断裂との違いは?
アキレス腱などの腱(けん)も筋肉の先端のスジといういいでは肉離れとの違いを理解しておくといいのですが、

アキレス腱などの腱は筋肉より細くカタい筋張った組織ですので、多くは完全断裂になります。それに対して、肉離れは筋肉というより太く柔らかい組織なので、多くは部分的にちぎれてしまった状態です。
そのため、腱断裂は手術が必要になることが多いですが、肉離れは手術せずに自然と治せることが多いです。
肉離れの原因は筋肉のコンディション + 急激な引っ張り力
肉離れの原因としては、まず筋肉のコンディションが重要です。筋肉自体が定常的に緊張状態だったり、疲労が溜まっていたりすると切れやすいと言えます。
そして、そういったコンディションが悪い状態の筋肉に強い引っ張り力(牽引力)が加わってしまった瞬間に筋肉がちぎれます。
筋肉とは骨と骨を繋いで、関節を動かす組織ですが、逆に言うと、関節の動きによっては筋肉が伸ばされる状態になります。これを筋肉のストレッチというわけですが、急に筋肉が伸ばされると切れかねないということです。
しかし、普通にストレッチをしていても切れないのは、ストレッチするつもりでストレッチしているからなんですね。
肉離れが起こるときはストレッチされながらも、その筋肉に力が入っているときなんですね。
これを遠心性収縮と言いますが、関節の動きの中で筋肉は伸ばされているのに、力は入っていて縮もうとする。この筋肉にとっては悲鳴を上げたくなる状態が肉離れが起こりかねない状態と言えます。
肉離れは二関節筋(にかんせつきん)に多い
肉離れは二関節筋と呼ばれる特殊な筋肉に起こりやすいと言えます。
二関節筋とは2つの関節をまたいでくっつく筋肉で、この二関節筋に力が入ると(=縮む、収縮する)2つの関節が動きます。逆に言うと、関係する2つの筋肉、どちらかの動きでストレッチされますし、どちらも同時に動くと方向によっては一気に急激にストレッチされることになります。
要は重要かつ負荷が強いのが二関節筋と言えるでしょう。
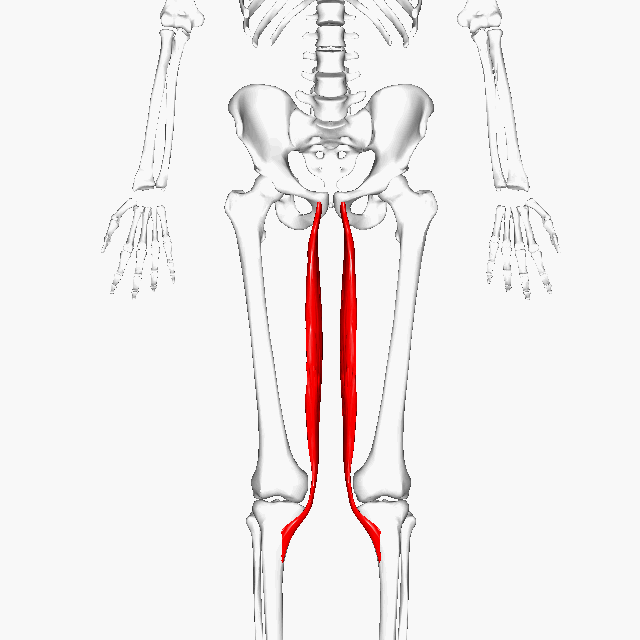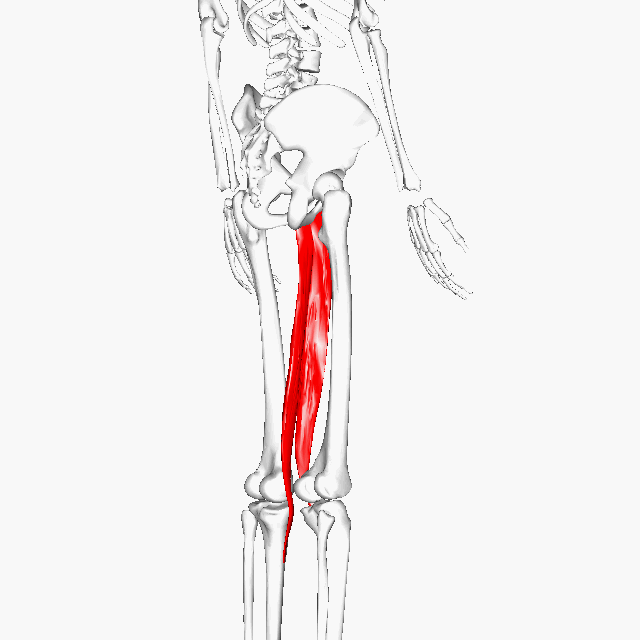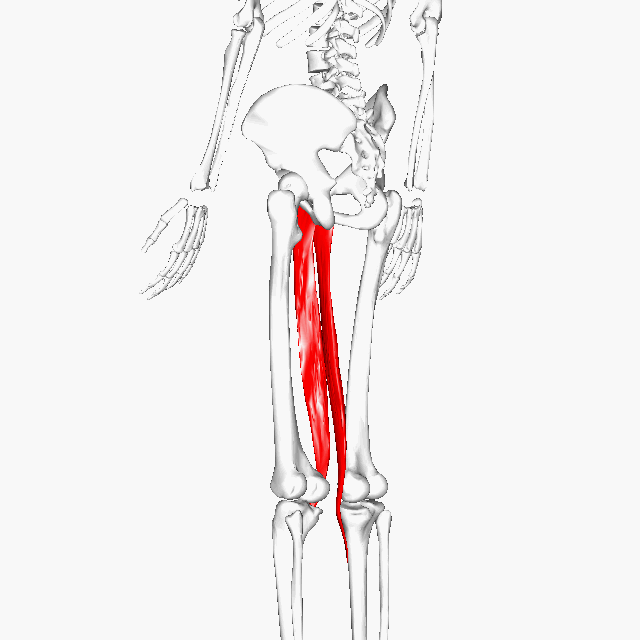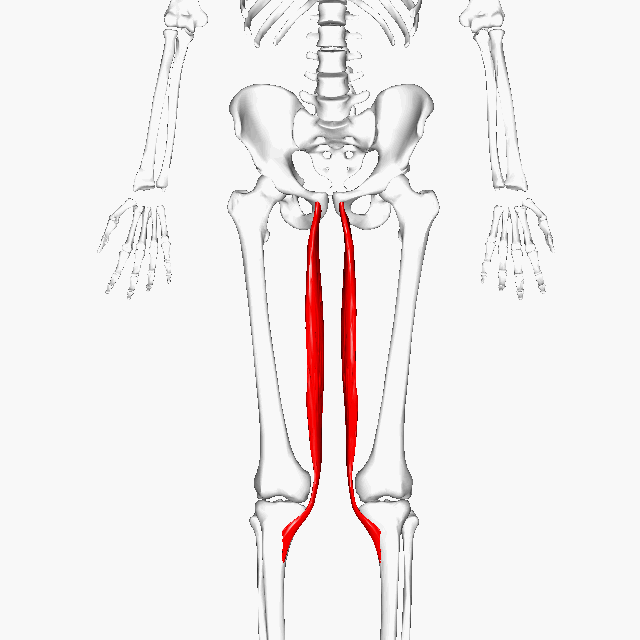
二関節筋の例としては股関節と膝に関わるハムストリングや大腿直筋(だいたいちょっきん)、膝と足首に関わる腓腹筋(ひふくきん)、肩と肘に関わる上腕二頭筋(じょうわんにとうきん)などです。

Rectus femoris – 大腿直筋

ハムストリングス

腓腹筋
肉離れの症状をリストアップ
それではさっそく肉離れの典型的な症状について解説していきます。 肉離れのメカニズムを頭に入れながら考えると、どれも理解しやすい症状かと思います。
筋肉の痛み 痛みの部位に注意
シンプルに筋肉の肉離れですから筋肉に痛みを感じます。
どこに痛みがあるかを注意してみましょう。
筋肉のど真ん中あたりが痛いのか?(筋腹:きんぷくと呼びます)もしくは、筋肉の関節よりが痛いのか?(筋腱移行部:きんけんいこうぶ、もしくは腱部分)
これで重症度が違います。
筋肉を動かしたときの痛み
筋肉を動かした時の痛みも典型的です。
筋肉を動かしたというのは収縮させたということで、実際には関節を曲げたり伸ばしたりという中でその筋肉に力が入った時の痛みということですね。
筋肉に力が入る = 収縮する
ということは、肉離れで線維が切れてしまった部分も引っ張られて痛みが走ります。
筋肉が引っ張られた(ストレッチ)ときの痛み
筋肉が引っ張られたとき、すなわちストレッチしたときの痛みです。
当然、切れた筋肉線維が引き伸ばされますから痛みが走ります。
つまり、力を入れても、伸ばしても その筋肉が痛いというのがポイントです。
逆に痛くない動きは
自分で力を入れずに その筋肉が縮む動きです。
たとえば、ハムストリングであれば膝を曲げる筋肉なので、
- 膝が伸ばされる動きではストレッチされて痛い
- 膝を曲げるときに自分で力を入れて曲げれば痛い
- 膝を曲げるときに誰かに曲げてもらえば痛くない
ということになります。
腫れや内出血
筋肉の線維が切れれば細い血管も切れていますから、出血しますし、治そうと炎症も起こります。
そのため、腫れや内出血も典型的な症状です。
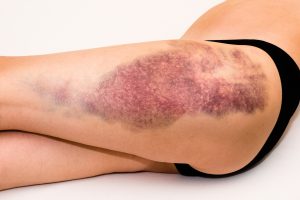
ただ、皮下組織が傷む打撲とは違って、深いところの損傷なので軽症だと腫れや内出血がわかりにくいこともあります。
むくみ(浮腫)
むくみ(浮腫)は血の巡りが悪いときに、皮下組織に水がたまる減少です。
肉離れして腫れてきて血のめぐりが悪くなっての浮腫と、
しばらく筋肉を使えないことによって慢性的に血のめぐりが悪くなっての浮腫があります。
血の巡りが悪いということが背景にあるのなら注意しないといけないのは、「血栓」です。血の塊が形成されてしまうという状態で、エコノミークラス症候群として有名になった深部静脈血栓症から肺に飛んでしまう肺塞栓症という命に関わりかねない怖さがあります。
浮腫がとれない、浮腫がどんどん強まるときは早めに主治医に相談しましょう。
軽症の肉離れの症状の特徴
軽症の肉離れの場合はそれぞれの症状が軽くてはっきりしないことが多いです。
痛みも強くなく、どこが痛いかもはっきりしない。
ただ、ある程度強く押していく(圧痛確認)と、たいてい筋肉の関節から遠いところの盛り上がった部分に痛みがあることが多いでしょう。
この部分は筋腹と言って、いわゆる筋肉部分で、血の巡りもいいので治りやすいという傾向があります。
腫れや内出血もはっきりせず、浮腫も起こりにくいだろうと思います。
ただ、やはり筋肉に力を入れたときやストレッチをしたときの痛みは受傷直後はあるはずです。逆に受傷直後でフルに筋肉をストレッチして、痛くないのであれば肉離れではない可能性もあります。
重症の肉離れの症状の特徴
重症の場合はこれらの症状がすべて強く出るという傾向ですが、さらに痛みの部位も注意が必要です。
筋肉が骨にくっつくところは腱という筋張った組織に移行しているのですが、その以降部である筋腱移行部や腱部分の損傷になると、筋腹の損傷に比べて治りが悪いと言えます。
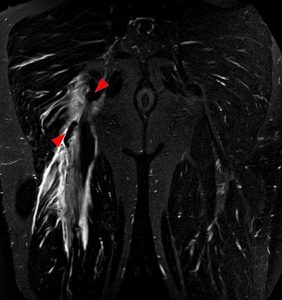
最重症なのは腱断裂や筋肉の付着部の裂離骨折で、ときに手術が必要になります。
そのため、痛みの部位、圧痛部位は注意しておきましょう。
次に肉離れの頻度が高い筋肉についてみていきましょう。
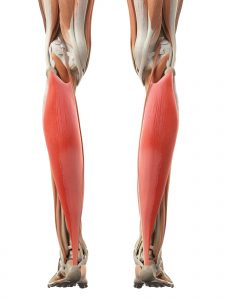
ふくらはぎの主たる筋:腓腹筋を理解する
まずはふくらはぎの筋肉って何? ってところから入ります。
このふくらはぎの肉離れで 圧倒的な高頻度なのは
腓腹筋(ひふくきん)という筋肉です。
これはふくらはぎを触って 一番外側にある筋肉なので一番わかりやすいものです。
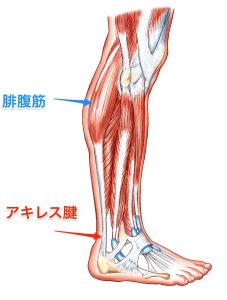
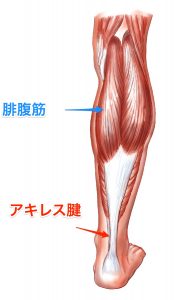
実際は、膝をまたいで、大腿骨(だいたいこつ) の裏側にくっついて、ふくらはぎで太くなって、 最後はアキレス腱に移行します。
腓腹筋は二関節筋
この腓腹筋のポイントは 二関節筋(にかんせつきん)である
ということです。

画像引用元:スポーツ外傷・障害の理学診断・理学療法ガイド 第2版 文光堂
通常、筋肉は1つの関節をまたいで走ります。
そして、そのまたいだ関節を 収縮することによって動かす というのが筋肉の役目です。
しかし、二関節筋というのは、 2つの関節をまたぐんですね。
つまり、収縮することで 2つの関節が動くんですよ。
腓腹筋の場合は 膝と足関節(足首)の2つの関節をまたいでいます。
この特徴が肉離れしやすさと 関連しています。
腓腹筋の働きは
主につま先立ちのように 踵を上げるという動きが 腓腹筋のはたらきです。
足関節の底屈(ていくつ)という動きですね。
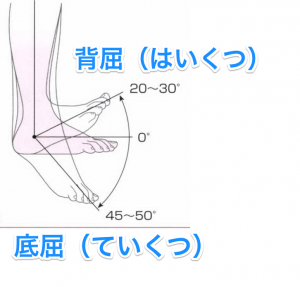
画像引用元:スポーツ外傷・障害の理学診断・理学療法ガイド 第2版 文光堂
しかし、さきほども述べたとおり、 膝の裏側をまたいでいるので、
膝を曲げるはたらきもあります。
腓腹筋のストレッチは膝伸展+足関節背屈
この腓腹筋のはたらきを考えると、 この腓腹筋が伸ばされる、ストレッチされる動きも 自ずとわかります。
逆の動きで伸ばされるわけですね。
それはつまり
- 膝を伸ばす(膝の伸展)
- つま先を上に上げる(足関節の背屈)
この2つということになります。
ふくらはぎ(腓腹筋)の肉離れのメカニズム
では、この腓腹筋の特徴から、 どのようなときに肉離れがおこるか?
ということを考えてみましょう。
シンプルではありますが、 肉離れは筋肉が部分的にでも切れてしまう ということを言います。
ですから、思いっきり引っ張れば 切れるということになります。
しかし、足首を背屈するにしても、 膝を伸展するにしても、 関節の可動域には限界があります。
その中で思いっきり引っ張るとはどういうことか?
と言うと、
肉離れは遠心性収縮で起こりやすい
筋肉自体が収縮(力が入っている)しているのに、 関節の位置として、非常に伸ばされてしまっている状態
これは遠心性収縮(えんしんせいしゅうしゅく)と言って、
筋肉はどんどんストレッチされているのに、 筋肉は収縮しようと力が入っている
という状態です。
これが肉離れが起こりやすい 筋肉を内から外から思いっきり引っ張っているような そんな状態です。
わかりやすいのは、
例えばダンベルカールというダンベルを 肘を曲げることで持ち上げるトレーニングでは
上腕二頭筋を鍛えているわけですが、 ダンベルを下ろすときにも ゆっくり下ろすのが基本です。
これは下ろすときには 上腕二頭筋はストレッチされていますが、 ゆっくりおろすことでダンベルの重さには抵抗している ということなんですね。
結構、このゆっくり下ろすというのも キツい感じがすると思います。
これが遠心性収縮で、 これが高速に行われると肉離れが起こりやすい と考えられています。
これをふくらはぎに適応して考えると、
多いのは 膝がある程度伸びた状態で、 方向転換など踏ん張ったときに 起こると言えます。
ふくらはぎの肉離れの検査は?
このふくらはぎの肉離れですが、 検査で見つけることができるのでしょうか?
骨折はレントゲンを撮ればわかりますが、 筋肉はおぼろげにしか写りません。
そのため、肉離れを検出するには 超音波か MRIが必要になります。
ただ、診察すれば肉離れかどうかは ほぼわかりますから、
原則必要はありません。
スポーツ選手など 復帰に向けての作戦を考えるときに 肉離れの詳細な部位と程度を把握する必要があるので、
そういった時にMRIなどを行います。
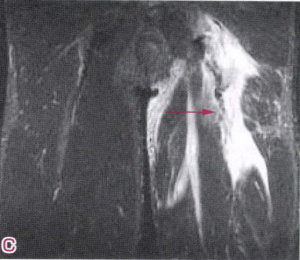
画像引用元:スポーツ外傷・障害の理学診断・理学療法ガイド 第2版 文光堂
ふくらはぎ肉離れの特徴的症状
ふくらはぎの肉離れにおいては いくつか特徴的な症状があります。
ふくらはぎの歩行時痛
まずは切れている筋肉を使えば 痛いに決まっています。
腓腹筋はつま先で地面を蹴るときに どうしても使いますし、 つま先で蹴らないように歩くと、 逆に腓腹筋が伸ばされる歩き方になっちゃうので、
時にゆっくり、びっこひくように歩く ということが起こります。
つま先立ち困難
腓腹筋を強烈に使う つま先立ちは できないか、強い痛みを伴うことが多いです。
これも当然ですね。
ふくらはぎの把握時痛
肉離れした腓腹筋を つかむようにすると 痛みが出ます。
骨折との違いですね。
この画像はアキレス腱断裂を検出するための
Thompson test(トンプソンテスト)というもので、

画像引用元:スポーツ外傷・障害の理学診断・理学療法ガイド 第2版 文光堂
このように腓腹筋をつまむと
アキレス腱が切れていなければ、
この画像のように足関節が底屈します。
しかし、アキレス腱が切れていると、
底屈せずにだらんとしたままになります。
これをThompson test陽性と言います。
ふくらはぎの肉離れでは
このテストでは
まさに把握時痛が出現しますが、
足関節の底屈はしっかりおこります。
アキレス腱は繋がっていますからね。
アキレス腱は大丈夫
このようにアキレス腱は大丈夫だということも ポイントです。
似たようなメカニズムで アキレス腱断裂が起こりますから、
アキレス腱がしっかり触れるかどうか 確認を必ず行いましょう。
内出血や腫れはケースバイケース
内出血や腫れは 多少なりともあることがほとんどです
しかし、軽症の肉離れでは 筋膜(きんまく:筋肉を包む膜)損傷が少ないので、 腫れや内出血が表層からはわかりにくい というケースはあります。
太もも前側の筋肉とは?
それでは次に、太もも前側の筋肉とは?ということを解説していきます。
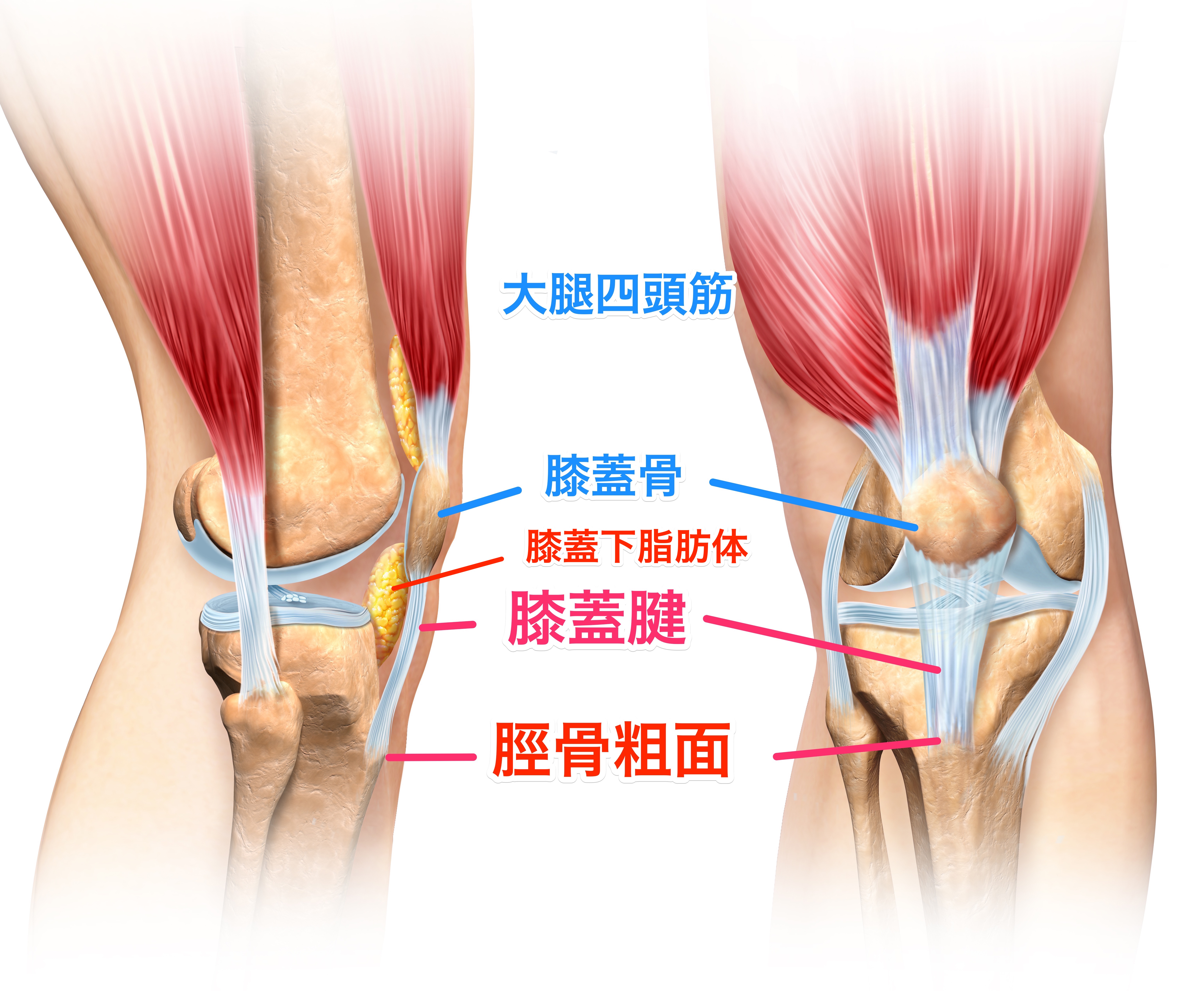
大腿四頭筋(だいたいしとうきん)という筋肉
それは大腿四頭筋(だいたいしとうきん)という筋肉になります。これは四頭筋というくらいなので4本あります。
それは
- 大腿直筋(だいたいちょっきん)
- 外側広筋(がいそくこうきん)
- 内側広筋(ないそくこうきん)
- 中間広筋(ちゅうかんこうきん)
という名前が付いています。
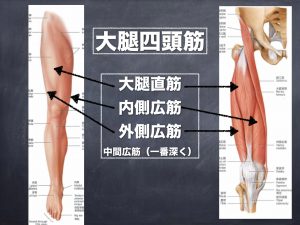
大腿四頭筋は膝を伸展(伸ばす)筋肉
この大腿四頭筋は4本ともすべて、膝を伸ばす(伸展)はたらきを持っています。要はこの大腿四頭筋が収縮すると膝が伸びるということです。これがメインの働きです。
大腿直筋(だいたいちょっきん)が特に重要
さらに4本中、1本、大腿直筋という筋肉が他の3本より重要度が高いと言えます。
大腿四頭筋の中で1つだけ二関節筋(にかんせつきん)
それは大腿四頭筋の中で唯一の二関節筋(にかんせつきん)であるという点がポイントです。
他の3本は大腿骨(だいたいこつ)から始まり、膝をまたいで下腿の脛骨(けいこつ)という骨にくっつく(間に膝蓋骨を介しますが)という走り方をしていますが、
大腿直筋だけは始まりが大腿骨ではなく、骨盤なんですね。
そのため、膝だけではなく股関節もまたいでいる筋肉といえます。
大腿直筋は股関節の屈曲も行う
そのため、この大腿直筋は股関節の屈曲・・・すなわち、太ももを前方に動かす働きもあります。
この二関節筋の働きを考えると、逆に、膝を曲げて、股関節を伸展(背中側に持っていく)と強烈に大腿直筋はストレッチされるということです。

大腿直筋が強烈にストレッチ!
太もも前側の肉離れの原因
さて、この太もも前側の肉離れはどのような原因で起こるのでしょうか?
大腿直筋の緊張状態や柔軟性低下、疲労などコンディション面
まず負担がかかりやすい二関節筋である大腿直筋のコンディション不良がベースにあることが多いです。
コンディション不良とは定常的な(常にある程度ある)筋緊張状態やカタくなってしまう(柔軟性低下)、筋疲労状態が当てはまります。
このようなコンディション不良な筋は目指すべき、強くしなやかな筋肉の逆で脆くカタい筋肉と言えます。
大腿直筋に対する強烈なストレッチ+踏ん張り
このコンディション不良な大腿直近に対し、強烈にストレッチされるような膝の屈曲や股関節の伸展が起こり、かつその状態で筋収縮も強いられるような踏ん張りが入ると、肉離れが起こりかねないと言えます。
激しい動きの中で体勢が崩れたときに起こりやすいですが、シンプルに全力ダッシュ中に肉離れを起こしてしまうこともあります。
太もも前側の肉離れの重症度
正確な重症度の判定はMRIを撮像することで可能になります。治り具合も正確に評価できるのでアスリートレベルでの肉離れではMRIは積極的に撮っていきたい検査です。
しかし、MRIは高額な検査であり、かつ多くの病院では1週間以上先の予約になってしまうことが多いため、肉離れは何でもかんでもMRIというのは非現実的です。
そのため、症状から重症度を推測する必要があります。
太もも肉離れの重症度別症状:可動域制限
太もも前側の肉離れの重症度別の特徴的症状ということで、一番わかりやすいのは関節の可動域(かどういき)、つまり曲げ伸ばしの角度です。
関節を曲げ伸ばしすると筋肉が引き伸ばされます。肉離れで損傷した筋肉が引き伸ばされるわけですから痛いわけですよね。
2006年にSchneider-KolskyらがAmerican Journal of Sports Medicineというスポーツ医学誌で発表した文献では関節可動域制限の角度で重症度を分類しています。
軽症 関節の曲げ伸ばしがほぼ完全にできる
まず軽症の場合は、可動域制限がほとんどでません。多少の痛みがあっても完全に股関節や膝関節を曲げ伸ばしできます。可動域制限はあっても10°未満です。
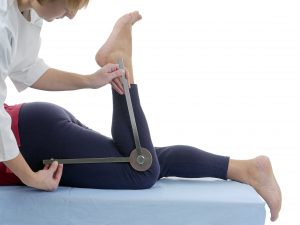
中等症 関節の曲げ伸ばしの制限あり
中等症になると可動域制限が出てきます。10°から25°くらいの制限と言われています。
重症 関節の曲げ伸ばしが著明に制限
そして、重症では著明に可動域が制限されます。25°以上と言われています。
皮下血腫(内出血)や腫脹(腫れ)、圧痛の程度と部位
さらに腫れや皮下血腫、圧痛の程度ですが、当然、重症になるにつれて強くなりますし、広範囲になっていきます。
- 軽症:ごく限局した範囲
- 中等症:軽症と重症の間くらいの範囲
- 重症:広範囲
範囲の広さは表現すると、あいまいすぎてなんとも言えませんが、こんな感じです。それは強さも同様ですね。
もう一つの特徴は圧痛、痛みが強い部位です。
筋肉の部位も重症度の大事なポイントで、軽症だと筋肉の真ん中の筋腹(きんぷく)と呼ばれる部分、中等症だと筋腹と腱の間の移行部、重症だと腱や骨への付着部という分類で、重症にいくにつれて関節近くの肉離れになります。

つまり、痛みの部位、圧痛の最強点でも推測が出来ます。
- 軽症:太ももの真ん中あたり
- 中等症:やや股関節、もしくは膝関節より
- 重症:股関節近く
ちょっと面倒な話ですが、膝に近い損傷は、もう大腿四頭筋腱断裂(だいたいしとうきんけんだんれつ)という腱断裂の診断名になって重症型肉離れという表現はあまりされません。
癖になりやすい肉離れの予防のための考え方
肉離れは非常に癖になりやすく、
アスリートの悩みのタネになっています。
この肉離れの癖の治し方、再発予防ということで昨今、いろいろと現場レベルでもトライされています。
まずはここまで話したような肉離れの原因、メカニズムから、
どのように癖を治し、再発予防していくのがいいのか?という基本的な考え方を解説いたします。
二関節筋の柔軟性を上げる
二関節筋に肉離れが多いと述べましたが、それゆえ、肉離れの予防策も二関節筋を中心に施していく必要があります。
多いのはハムストリングスという太ももの裏側の筋肉、その逆で前側の大腿直筋、そしてふくらはぎの筋肉である腓腹筋です。
この二関節筋の柔軟性が低いと、ちょっとした関節運動でも筋肉が伸ばされることになりますので、肉離れしやすくなりますので、柔軟性を上げていくことが必要です。
二関節筋の耐久力を上げる
また、この二関節筋の耐久力を上げるという視点も重要です。これは単純な筋力ということではありません。
筋力強ければ強いほど肉離れを起こしにくいかというと、意外とそうではないです。それはそうですよね。筋力自体も筋肉を引っ張る力ですから、逆に強い筋収縮は肉離れの原因です。

Hamstring sprain or cramps. Running sports injury with male triathlete runner.
ただ、パフォーマンス向上には筋力が必要ですから、筋肉を弱くしましょうと言うわけにはいきません。
そこで、もう一つの考え方が「耐久力」ということです。
筋肉が収縮する力、すなわち筋力とは別に、肉離れする力に耐える力、すなわち「耐久力」という考え方を提唱したいです。
遠心性収縮(えんしんせいしゅうしゅく)に慣れていく
その耐久力の正体ですが、 肉離れの一番の要因である「遠心性収縮(えんしんせいしゅうしゅく)」に対する「適応(てきおう)」と考えています。
ざっくり言うと、肉離れになりやすい力に慣れる
ということです。
筋肉に限らず身体の組織は、ストレスにさらされると、それが過度でない限りはだんだん慣れてきて、組織自体が変化していきます。
例えば、野球のピッチャーなんかは利き腕と反対の上腕骨(肩の一部)の形が違います。これは骨なんてカタい組織ですら、適応していくということを表していると考えています。
肉離れ予防策 厳選3つ
以上の基本的考え方を踏まえて、肉離れの癖の治療、再発予防策を3つご提案します。
二関節筋ストレッチ DSストレッチ
1つ目は二関節筋の柔軟性を上げるストレッチです。
通常のストレッチでもいいと思いますが、こちらの動画にあるような筋肉の神経支配を利用したストレッチもオススメです。
ハムストリングス、大腿直筋、腓腹筋という代表的な二関節筋についてそれぞれの動画です。
https://youtu.be/BPZIahQdZb0
https://youtu.be/8ZFPRf-okRw
https://youtu.be/EEIahHbgIsU
遠心性収縮の負荷をしっかりかける筋力トレーニング
次に遠心性収縮に慣れる、適応するという目的での筋力トレーニングですが、
これは普段の筋力トレーニングのやり方をちょっと工夫するだけでいいと思います。
一般的に何かを持ち上げるトレーニングであれば、持ち上げる時は遠心性収縮の逆、求心性収縮(きゅうしんせいしゅうしゅく)です。そして、下ろすときが遠心性収縮になります。
そのため、下ろすときもしっかり力を入れて、ゆっくり下ろすことが遠心性収縮に慣れるためには大切です。
さらに、トレーニングを限界回数までやるときに、限界は「もう持ち上げられない」というところとしがちですが、そうではなく、

持ち上げられなくなっても、周りの同僚や指導者に手伝ってもらって、力を借りて持ち上げて、そこからゆっくり下ろすということを行います。

持ち上げられなくてもゆっくり下ろすことはまだできるというケースが多いです。そのため、遠心性収縮の限界には達してないんですね。
そういう意味で限界までの回数をやるときは最後の数回は持ち上げは手伝ってもらうということをやりましょう。
筋疲労に対する感度を高める:コンディション感度
身体の状態、疲労度などをしっかりと把握する能力、感性、習慣をコンディション感度と呼んでいますが、その1つに筋疲労に対する意識を高めるということがあります。
筋疲労が溜まっているときに、強い負荷がかかれば肉離れになりやすいです。
ですから、そういったときには負荷を落とすとか、疲労回復目的のメニューを増やすなどの対策が必要ですが、
そのためにはまず筋疲労に対する感度を高める必要があります。 要は筋疲労に気付かないといけないわけです。
筋肉の圧痛の有無
筋肉はよくよく触るようにしておきましょう。押してみて二関節筋が痛いとなると疲労が溜まっているかもしれません。
ストレッチ角度の変化
1つ目の方法のようにストレッチを習慣化していると、そのストレッチの角度がちょっと悪いな(つまり、筋肉がカタいな)というときがあるかもしれません。そのときも注意が必要です。

画像引用元:スポーツ外傷・障害の理学診断 理学療法ガイド 第2版 文光堂
動きの中でのなんとなくの張り
ただ、結局一番頼りになるのは、自分自身の感覚であることも多いです。経験、能力が高いアスリートになればなるほど張りが強い気がするときには実際に筋疲労が溜まっています。
ただ、そういったの感性を身につけるためにも、ストレッチを習慣化したり、筋肉をよく触ってみたりということが大切と言えます。
肉離れ予防のための食事
次に食事です。
実は肉離れを食事だけで予防は出来ないというのは間違いない事実ですが、
それでも栄養摂取における重要ポイントはあります。
トレーニングなどとの組み合わせの中での食事の役割
食事だけで難しくても、トレーニングなどと組み合わせて食事を改善、進化させていくことで肉離れの予防に繋げることができると思います。
筋肉をつくるタンパク質
まずは基本中の基本、タンパク質ですね。筋肉を作るのはタンパク質ですから当然ですね。これは説明不要でしょう。

エネルギー量 カロリー 糖質をしっかり摂る
次にエネルギー量です。昨今のダイエットブームでカロリー量の制限や糖質制限なんかがもてはやされていますが、
これらを制限していくと、筋肉においては「異化」というメカニズムのスイッチが押されます。
これは筋肉を分解せよ!というスイッチです。
そして、筋肉がやせ細っていくわけですね。
それでは強い筋肉を作っていくことは出来ません。
強くしなやかな組織の元:コラーゲンを作るビタミンC
また結合組織(けつごうそしき)や軟骨のみならず、筋肉の周りを多い、中にも張り巡らされる膜である筋膜(きんまく)の元であるのがコラーゲンです。
このコラーゲンの合成に欠かせないのがビタミンCです。

それゆえ、野菜や果物も大切というわけですね。
結論としてはバランス重視でOK
ただ、これらタンパク質やビタミンなどを摂れば摂るだけいいというわけではありません。摂りすぎという問題も考えられますが、それよりも、摂りすぎても効果は頭打ちになるということがポイントです。
また、他の栄養素も不足すれば結局、直接的か間接的に筋肉に悪影響が出ますから、結局、バランス良く栄養を摂りましょうという教科書的結論に落ち着きます。

食事の栄養摂取以外の役割
ただし、そういった栄養摂取の他にもう一つ、大事な食事の役割があります。
精神的リラクセーション
それは精神的な、メンタル面でのリラクセーション効果です。
食事を摂っているときは副交感神経優位になりますし、気の許せる仲間や家族と食事を摂る時間というのは大切なリラクセーションタイムです。

疲労の蓄積を防ぐ
このリラクセーションによって、スポーツ活動中の緊張状態から開放され、疲労の蓄積を防ぐ効果が期待できます。
筋の定常的緊張を緩める
また肉離れの大きな要因の1つである筋肉の定常的(ベースにある)緊張状態を緩める効果も期待できます。
・・・と、ここまでが肉離れの予防・再発予防策と食事についての、
ある意味、教科書的な、最低限知っているべき情報です。
ここからはさらに突っ込んだ話になります。
個人的な話ですが、僕がファンになる選手、特にサッカー選手はなぜかケガが多いことがあります。
もうベテランですが、小野伸二選手、本山雅志選手はワールドユースで準優勝する前くらいから、
相当、入れ込んで、彼らの試合は見てきました。
今はある有名選手Aのプレーや成長過程にとても惹きつけられています。
日本代表の中心としても、世界のビッグクラブでの活躍も勝手に期待しちゃってます。勝手にですが。
そんなA選手は以前から日本代表に選ばれ、
ワールドカップでも大会直前にレギュラーを獲得したかに見えましたが、
結局、直前にケガをしてしまって、出場は果たせませんでした。
そのとき以外にも残念ながらケガを繰り返しておられ、
特に肉離れ癖に悩まされていて、ニュースでもよく報じられています。
もしも、
そんなA選手に対して、僕が今やっているようなパーソナルコーチングをするとすれば、
どのようなコーチングをするだろうか?
ということを考えてみました。
かなり参考になる話だと思いますので、お付き合いください。
肉離れを繰り返している時点でポテンシャルとパフォーマンスが高い証拠
肉離れを繰り返して癖になっている選手、例えば、A選手のような選手は、
スキルが未熟とか、筋力が足りないとか、柔軟性が足りないとか、
そういったマイナス面に原因を求められがちですが、
逆もあるんですね。
それはパフォーマンスが高いがゆえに、筋肉に負担がかかっているということです。
A選手のプレーを見ていると、それがよくわかります。
決して、フィジカルの強さや単純な足の速さで勝負している選手ではありませんが、
その一瞬の加速や切り返し動作で、
相手を置き去りにして、ペナルティーエリア周囲に侵入し、決定的な仕事をする。
これは日本はもちろん、世界的に見ても、
ボランチでできる選手はあまり見当たりません。
また、それを繊細なボールタッチをしながら成しえるわけですから、
下肢の筋肉には瞬間的な張力がかかるのはもちろんのこと、
筋肉的には得意ではない、捻りの張力も加わります。
当然ですね。
股関節や足首の捻りの中でアウトサイドやインサイドでボールタッチしながら、
さらに方向転換もあらゆる方向にしていくわけですから、
単純な陸上短距離走の負荷とも違います。
アスリートレベルで肉離れ癖がある人の治し方・再発予防方法
そんなパフォーマンスが高いからこそ、肉離れを繰り返してしまうような選手に対して、
教科書通りの「普通の再発予防策」では防ぎきれないことは多々ある話です。
特にA選手のような一流アスリートで、
環境としても当然、教科書通りの再発予防策は徹底しているはずの選手なのに、繰り返してしまっている場合、
さらに突っ込んだ再発予防策が必要になってきます。
過去のデータの徹底収集・分析
まずその予防策のファーストステップは過去の繰り返してきた肉離れの情報収集です。
特に何の筋肉がやられたか?
それも、もも裏とかふくらはぎ・・・というざっくりではなく、
半腱様筋なのか、大腿二頭筋なのか、腓腹筋なのか、ヒラメ筋なのか、
そういった最低限でも筋肉の名前で特定します。
そして、その肉離れを起こしてしまったとき、
どんな動きだったか?
ということも大切なポイントです。
特定した筋肉そのものの遠心性収縮の耐久性&柔軟性アップ
肉離れした筋肉を特定すれば、当然、その筋肉が再び肉離れしないように
徹底した筋力アップと柔軟性アップをします。
それは教科書的な基本ですが、
特に遠心性収縮(伸びながら収縮)に対する耐久性を高めるような鍛え方をしていきます。
ハムストリングならノルディックハムストリングと呼ばれるようなトレーニングが典型的です。
例えば、このノルディックハムストリングは、その名の通りハムストリング=もも裏の筋肉を鍛えるトレーニングですが、
その中でも外側の大腿二頭筋をより鍛えたいのか、内側の半腱様筋を鍛えたいのか?で、倒れる方向を変える、というようなバリエーションを考える必要があります。
それがザックリじゃない、過去の肉離れ筋を特定することの意味です。
また、次に述べるように、単に特定した筋肉だけトレーニングやストレッチをすればいいというわけでもなく、特定した筋肉の隣の筋肉や逆(裏)の筋肉に対するアプローチも考えていく必要があります。
逆側の筋肉の柔軟性にも注目する
大腿二頭筋の肉離れを繰り返しているとすれば、その逆側、裏側の筋肉である大腿四頭筋の柔軟性が実は重要であるというようなデータがあります。
Gabbe, B. J et al.: Why are older Australian football players at greater risk of hamstring injury? J. Sci. and Med. In Sport 9:327-333,2006.
という論文にありますが、オーストラリアのサッカー選手のハムストリング肉離れのリスクをロジスティック回帰分析(リスク因子を見つける統計処理)で解析した結果、逆側の筋肉である大腿四頭筋の柔軟性が低いとリスクが高いことが導かれたということなんですね。
大腿四頭筋(大腿直筋)
ハムストリング
そのメカニズムは明らかではありませんが、シンプルに逆の筋肉がカタい=緊張が高い状態だと、共縮(きょうしゅく)と言って、表裏とも緊張してしまう状態になりやすいのではないかと考えています。
筋肉はバネのように緊張とリラックスをタイミング良く、メリハリを持って動くことが望ましい状態ですが、カタい筋肉は常に緊張していて、メリハリがない状態になってしまい、結果として、疲労したり、強い負荷に耐えられない状態が起こりえます。
逆側の筋肉の筋力とバランスを整える
また、これもハムストリングの肉離れ予防でデータが出ていますが、
逆側の大腿四頭筋との筋力比率として、ハムストリングが大腿四頭筋の60%以上の強さになっている必要があると言われています。
そこは見ていくべきですね。
隣の筋肉の筋力を鍛える
もうひとつ、見落としがちなのが隣の筋肉です。
例えば、ふくらはぎの筋肉である腓腹筋、それもその内側である内側頭(腓腹筋内側頭:ひふくきんないそくとう)の肉離れが一般にも多いのですが、その肉離れを防ぐのに、その隣の筋肉である、
- 後脛骨筋(こうけいこつきん)
- ヒラメ筋
- 腓腹筋外側頭
この3つを同時に鍛えることが大切だということです。
ヒラメ筋
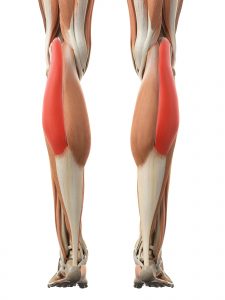
腓腹筋(内側頭と外側頭)
なぜなら、これらの隣の筋肉というのは、関節の動きにおける負担も近い働きを持っているわけですね。
しかし、それが弱かったとしたら、結局、強い筋肉に負荷が集中してしまうんです。
それは動きの中でも、強い方の筋肉をより使うような動きに偏ってしまったりすることもあります。
これではいくら、特定した筋肉だけを鍛えたとしても、どんどん負荷は集中するばかりで、
イタチごっこのような感じで再発防止にならないことになってしまいます。
体幹のスタビライゼーション
ここまででも、肉離れの再発予防としての考え方が教科書的な基本から少し飛び出した感があるかもしれません。
単に肉離れを繰り返す筋肉にアプローチすればいいというだけではなく、
その筋肉をしっかり筋肉名で特定して、
その逆側をどうするか、隣の筋肉をどうするか、
ということまで考えていく、戦略に入れていくということが必要ということでした。
ここでまた教科書的な内容に戻りますが、
下半身の肉離れを防ぐならば体幹を鍛えないといけないということがありますよね。
そこをもう少し掘り下げてみると、たった1つの理由に行き着きます。それは、
体幹が不安定だと下半身の筋肉が常に緊張状態になる
ということです。
いくら狙った筋肉をストレッチしても、また逆側の筋肉の柔軟性を上げても、
結局、体幹が弱ければ、緊張状態が続いて、筋疲労が早く起こり、
動きの中で遠心性収縮に耐えきれなくなって、肉離れが起こります。
鍛えないわけにはいきませんよね。
試合や練習中の筋温のコントロールを徹底する
これも大切なんですが、
筋肉の温度、すなわち筋温をコントロールするということです。
筋温というのは運動に適した温度があって、
当然、安静時よりは高い温度です。
その高い温度に筋肉がなると、筋肉の収縮力も上がりますし、柔軟性も上がります。
ですから、ウォームアップ不足でパフォーマンスをすれば、
肉離れが起こりやすいのは言うまでもないことです。
また、注意が必要なのは、ウォームアップの方法です。
最初にジョグやランニングなどで筋温を上げても、その後、スタティックストレッチ(静的ストレッチ)で時間をかけてゆっくり伸ばしている内に、筋温が下がってしまっていることがあります。
ストレッチは必要ですが、ウォームアップではダイナミックストレッチを中心にやるべきといわれる所以の1つでもあります。
もう一つ、逆に筋音が上がりすぎてもいけないんです。
オーバーヒートの状態ですね。
これは特に練習時間や試合時間が長くなってくると、注意しないといけません。
その対策として、休憩時間に短時間、狙った筋肉をアイシングするというもの注目されています。
筋温には敏感になっておきたいですね。
脳内セルフイメージの変革
最後のこれ、脳内セルフイメージの変革。
これは実は最初に取り組むべきで、かつ、最重要だと考えています。
これはこの記事だけで語り尽くすのはとても無理で、
1日かけたセミナーができるレベルですが、
シンプルに言えば、
最高に強くしなやかな筋肉を持ち、最高にバランス良くダイナミックに身体を使って、異次元のパフォーマンスを実現し、毎日、完全なる疲労回復をしながら、進化している
そんなセルフイメージを本気で完全に脳内に創り上げることです。
現状がどうなんて関係ありません。脳内のイメージは自由ですから。
そして、本気で描くことで、現実が変わってきます。
A選手にパーソナルコーチングするとしたら・・・
なんてことから考えてみましたが、結局、ここだけで解説しきれる話ではありません。
だからこそ、パーソナルコーチングなんですが。
もし、パーソナルコーチングなども含めてご興味ある方は、まずメールマガジンをご購読ください。
メールマガジンをお読みいただいている人に、パーソナルコーチングのサービスについてもご紹介しています。
さて、ここからは・・・
肉離れが癖になってしまわないために大切な初期対応である応急処置やその後の治療について解説していきます。しっかりとした処置や初期対応をせずに放置した場合に考えられることを理解してから、応急処置や治療の重要性を腹落ちさせてみましょう。
肉離れを放置した結果どうなる?
肉離れを放置したらどうなるか?
本当の本当の放置、すなわち何もしないケースを考えます。
治りが遅れるケース・肉離れが癖になるケース
そうすると肉離れを起こした筋肉からの出血はじわじわ続いて、結果として血腫(出血した血液のかたまり)がだんだん大きくなっていきます。
それでも気にせず、無理して歩いたり走ったり、酷使して筋肉を使うとその筋肉は縮むチカラが繰り返し加わり、じわじわの出血が中ではなかなか止まらず、血腫は徐々にさらに大きくなっていきます
結果として、離れてしまった筋肉線維の端と端はだんだん離れていき、くっつくまでに時間がかかり、かつ、くっっついたとしても元の強靭かつしなやかな筋肉線維よりもはるかにもろく弱い状態になってしまいます。
結果、肉離れは治りが遅くなり、そして、繰り返してしまう、つまり、癖になってしまうわけです。
自然と治るケース≒軽症
とは言え、軽症の肉離れなら、 そこまで変わらずに治ってしまうケースもあると思います。
それはそれでいいのですが、 それは結果論でしかなくて、
癖になってしまってからでは遅いわけですね。
後遺症が残るケース
それどころか、治りきらずに後遺症が残るケースもあります。
後遺症としては筋肉の損傷の治りが悪いとすれば、
- 筋力が低下する
- 筋力発揮時、ストレッチ時の痛み
- 筋肉が固くて動きが悪くなる
などです。
程度の差こそあれ、これらは特にスポーツ選手にはかなりの痛手になります。
「肉離れを放置しない」とは?
では、肉離れを放置したいというのはどういうことでしょうか? どうすればいいのでしょうか?
整形外科を受診して応急処置;特に圧迫! + 重症度に応じた安静
肉離れを疑う症状があれば、まずは整形外科クリニックを受診することです。
そこで診察を受けていただき、肉離れを起こした筋肉、その部位と重症度を判別してもらいます。
そこで受ける処置は基本は肉離れ部位の圧迫です。圧迫することで、肉離れ部位からの出血を抑えて、血の塊の巨大化を防ぎ、かつ、筋肉の線維と線維の距離を近づけて治りを良くしようという物理的処置です。
これが一番重要ですが、それは病院を受診しなくてもできますね。
弾性包帯での圧迫をおすすめしています。
もうひとつ大切なのは重症度を判定して、安静具合を決めたり、精密検査の必要性を決めたりするということです。ここは我々、専門家に任せていただくといいと思います。
部位や重症度によっては精密検査や手術
重症度が高い場合、特に関節近くの肉離れの場合は腱断裂だったり骨の裂離骨折だったりするのでMRIなどの精密検査が必要になります。

そして、腱が断裂していたり、裂離骨折がずれていれば手術を検討しないといけません。
また、手術は必要でない場合も徹底安静が必要な重症度というのがときにあります。下肢の肉離れなら松葉杖を使って体重をかけないことや、ギプスやシーネでの固定。
上肢なら三角巾などでの安静などを検討します。
ということで、重要な初期対応、応急処置ですが、
特にアイシング、つまり冷やすということについての考察を加えてみます。
RICEという応急処置の基本があるわけですがその中の1つのアイシングは少し意見がわかれる部分でもあります。
また、いつまで冷やせばいいのか?という点もいろいろな意見があります。
そんな中で肉離れにおいてはアイシングをどう考えればいいのか?ということを解説していきたいと思います。
肉離れの応急処置の基本 RICE
この肉離れが起こってしまったとき、それはある程度経験のある選手や指導者なら何となくわかるかと思いますが、急激に筋肉に痛みが走ったときです。
このときにやるべき応急処置は一般的な外傷の応急処置の基本であるRICE療法と呼ばれるモノです。
RICEは4つの頭文字のことですが、
- R:Rest 安静 or 固定
- I:Icing 患部を冷やす
- C:Compression 患部を適度に圧迫する
- E:Elevation 患部を可能なら心臓より高く挙げる
ということです。
冷やすことのデメリット
その中で2つ目のアイシングについてのお話ですが、冷やすこと自体に賛否両論あります。
こちらの動画でも解説しておりますのでご参照ください。
https://youtu.be/BC1H2jOUKAA
冷やすことの肉離れにおいてのデメリットは筋肉がカタくなってしまうことでしょう。
冷やせば血管は収縮、細くなって、血流は悪くなり、筋肉はカタくなります。しなやかな筋肉ということからすれば逆効果ですね。
肉離れにおけるアイシングの一番の意味は出血を抑えること
しかし、肉離れの応急処置のおいて最重要と言っていい、血腫の拡大防止、つまり出血を抑える効果がアイシングにはあります。
これも同じで血管を収縮、細くすることで出血を減らして、止血を早める効果があるわけですね。
肉離れのアイシングは基本、当日まででいい
そういう意味では出血が盛んに起こっている受傷直後からその当日くらいはしっかりアイシングすることが大切だと思います。
しかし、翌日以降は出血はあっても少量だろうと思いますので、原則、アイシングは不要と考えています。ただ、だからと言って受傷早期に暖めてしまうと、血管が開いて、せっかく止血したのに再出血してしまう可能性がありますので、熱いお湯に浸かるなどは数日は控えた方がいいと思います。
逆にほぼすべての肉離れにおいて必須の処置は「圧迫」です。
肉離れは筋肉線維が部分的に切れてしまい、そこに出血した血のかたまりが溜まってしまうような現象です。
この血のかたまり(血腫といいます)が大きければ大きいほど、断裂した筋肉線維は離れた位置におかれてしまって、結果として治るまでに時間がかかり、かつ、治ったあとも脆い、弱い、再発しやすい筋肉になってしまいます。
その血腫がどんどん大きくなることを防ぐために、断裂した筋肉線維を近づけるために、患部を「圧迫」するというのが何より大切になるというわけです。
圧迫に使いやすいのは弾性包帯(弾力包帯)だと思います。 ある程度伸び縮みする包帯で、巻くときの強さで圧迫の強さを調整できるメリットがあります。
それに対して、テーピングは緩んだりすることは少ないですが、一度貼ってしまえば、巻く強さは、また新たにテープを巻き直さない限りは調整できませんので、少し使いにくいですが、のちに述べるようにサポートテーピングということもできるので、常備しておくといいですね。
弾性包帯、テーピングも巻く、貼る手間がかかりますよね。
そういう意味では、より簡易的なのはサポーターです。圧迫を目的としたサポーターも結構ありますし、巻く強さもマジックテープなどで調整できるのでオススメです。
では、次に頻度が高い肉離れの部位毎の治療法を解説します。
太もも前側の肉離れの治療の原則
太もも前側の肉離れの治療の原則から押さえていきましょう。
筋肉がくっつくための環境を整える
それは冒頭でも述べたとおり、筋肉がくっつくための環境を整えることです。そうすれば自然と血流、血の巡りがいい筋肉はくっついてくれます。
軽症から中等度の場合は保存治療
まずほとんどのケースですが、軽症から中等症の肉離れの場合、保存治療、つまり、手術をしない治療をします。
圧迫 + 安静
その保存治療において一番の大切なのは患部の圧迫と安静です。
ちぎれてしまって、間に血腫(出血の結果できる血のかたまり)が拡大していく肉離れにおいて、その患部を圧迫することで、血腫を防いでいく、また、ちぎれた筋の断端を近づけるということを狙います。
また、ちぎれた筋肉を使ってしまうと、筋肉が収縮するため、ちぎれた断端が離れてしまいます。そうならないように安静も重要です。
要は、この圧迫+安静は、「ちぎれた筋肉の断端を近づけておく」という、まさに筋肉がくっつくための環境を整えることになるわけですね。
徐々にストレッチ
そして、徐々に筋肉がくっついてきたところでストレッチをしていきます。
筋肉がくっついても、それだけで元通りではありません。 必ずカタくなっています。
そのため、くっついてきた頃から徐々に伸ばしていく必要があるわけです。
https://youtu.be/8ZFPRf-okRw
どのタイミングでどのくらいストレッチをするかというのは難しい問題です。
シンプルに言うと、痛くない範囲でどんどん伸ばしていくということです。
逆にストレッチで痛いのは、まだ早いということです。痛みを目安にリハビリをしていくというのは基本ですね。
重症(=骨に近いところの強い損傷)は手術も
まれですが、太もも前側の肉離れでも重症型があります。
重症型は筋肉の中でも骨の付着部に近いところで切れてしまう状態です。
それはつまり、股関節近くか膝のお皿近くで起こる肉離れです。
この部分は筋肉自体がカタく、線維が部分的にちぎれるような、軽症や中等症の肉離れとは違って、ブチッと切れてしまう腱断裂と同じような状態です。
その場合は、切れた断端を縫い合わせる手術が必要なケースもあります。そういった重症型を疑った場合はMRIを撮って、どこがどのくらい切れているかを評価する必要があります。

ふくらはぎ肉離れの重症度別治療期間
次にふくらはぎの肉離れの治療についてです。ふくらはぎの肉離れは、いくつか重症度の分類を提唱している人がいますが、今現在、よく使用されているのは、奥脇先生のMRIによるタイプ分類だろうと思います。
MRIを撮らないと正確な分類ができないわけですが、ある程度、症状からも推測ができます。
シンプルに言うと、筋肉を真ん中と両端っこにわけて考えると、軽症が真ん中、重症がどちらかの端っこ、中等症がその間と言っていいです。

それは筋肉の部位名で言うと、軽症が真ん中の筋腹(きんぷく)、重症が腱もしくは筋の骨への付着部、中等症が筋腹と腱の移行部ということになります。
軽症
軽症は筋肉の血流のいい筋張った線維部分の部分損傷です。
症状としては、
- 圧痛や血腫(内出血)の範囲が狭く限局
- 足首や膝の関節可動域がほとんど狭くならない(10度未満のマイナス)
といった感じです。
これは非常に治りが良く、一般的には1–2週間でスポーツ復帰が可能になると言われています。
中等症
中等症は物理的にも弱く、血流も十分ではない腱と筋腹の移行部での部分損傷です。ここはもともと弱い部位なので頻度も結構高いです。

症状としては、
- 圧痛や血腫(内出血)の範囲が広い
- 痛みで足首や膝の関節可動域が制限される(10–25度くらいマイナス)
と少し重症化された症状を呈します。
この中等症の場合は6週間、つまり1.5ヶ月くらいスポーツ復帰にかかることが多いですし、レベルの高いアスリートの場合はMRIなどで治り具合を確認しながらリハビリ、パフォーマンス強度を上げていく慎重さが必要と言えます。
そうでないと、早まった強度アップが治りを遅らせることがあります。
重症
これはとても治りが悪く、筋肉が骨に付着する部分の完全断裂と言われていて、手術が必要になることも多いです。
症状としては、
- より広範囲な痛み、圧痛、血腫(内出血)
- より強い足首、膝の可動域制限(25°以上マイナス)
といった非常に重症な制限です。
これは数ヶ月から半年くらいかかることもまれではありません。
肉離れの治療における湿布やテーピングの意味を考える
部位に限らず、肉離れの治療の基本は筋肉がしっかりいい状態でくっつくための環境作りです。
くっつくのは自然治癒力でくっついてくれるわけですが、それでも、その環境が整っていないと、くっつきが悪かったり、もろい状態でくっついてしまいます。
筋肉がいい状態=強く、しなやかな筋肉
つまり、筋肉がいい状態でくっつくこと、治ることが重要なわけで、それは「強く、しなやかな筋肉」と表現できると思います。
肉離れの治療のなかで湿布が果たす役割
そんな治療の基本を考えていくと、湿布はどんな役割を果たせるでしょうか?
市販の湿布は消炎鎮痛剤が塗ってある
まず当然のことですが、湿布は消炎鎮痛剤が塗ってあります。それが皮膚を浸透して、炎症を抑えて痛みを抑える効果を発揮するというのが湿布の意味です。
多くの湿布薬が市販されていますが、どれもほとんどがNSAIDsと呼ばれる消炎鎮痛剤が配合されていますので、効果は大差ありません。剥がれにくさだったり、冷感、温感だったり、伸縮性に違いがありますので、ひとそれぞれ使いやすいモノをお使いいただくのがオススメです。
アイシングとして冷やすなら湿布ではダメ
さらに湿布の多くはメントールのような「スースー」する成分が入っています。これ故、冷湿布とも呼ばれるわけですが、これで冷やせると思ってはいけません。
アイシングにはしっかりと袋や氷嚢に入れた氷水やアイスノンのような物理的に冷やせるものを使わないと本当の意味では冷えません。
つまり、湿布は応急処置の基本であるRICE療法には役に立ちません。
リハビリをするときに痛みがあれば湿布も使ってみる
そういった意味では肉離れの時に最初に湿布を使うのではなく、少しずつ治ってきてストレッチやトレーニングなどをしていく過程で、いままで動かせていたがために出現する痛みを抑えるような役割として使ってみるのが有効な使い方ではないでしょうか。
こういった痛みに対して内服(飲み薬)の痛み止めを使うのは、痛みを抑えすぎになる可能性があります。その結果、無理をして治りかけの肉離れを悪くしてしまうリスクがあるので、湿布くらいの緩やかな鎮痛効果にしておくというのは有効だと考えています。
肉離れの湿布はいつまで貼るのがオススメ!?
消炎鎮痛作用を狙って湿布を貼るということが肉離れにおける湿布の貼り方、使い方だとお伝えしましたが、とすれば、いつまで貼るのがオススメなのでしょうか?
その判断基準は主に2つあります。
1つ目は痛みがほとんどなくなるまで。
という基準です。
消炎鎮痛作用を狙うわけですから当然と言えば当然ですね。
もう一つは、
かゆみや湿布かぶれが起こりそうになるまで。
ということもポイントです。
湿布を貼り続ければ、皮膚の負担は強まります。その負担のせいでかぶれてしまうと、皮膚が炎症を起こし、酷いときには潰瘍など難治性のかぶれになってしまうことすらあります。そのリスクを負うほどの効果は湿布には期待できないので、かぶれそうだな、かゆいなと思ったらやめる。というのも大切です。
温冷の使い分け!?温湿布と冷湿布の違い
肉離れでは温湿布と冷湿布の温冷はどのように使い分けたらいいのでしょうか?
実はちょっと前にヒントはお伝えしましたが、アイシング目的で冷湿布は使えないというのと同様にホットパック(患部の温め)目的で温湿布もたいした効果は期待できないというのが実際のところです。
やはり、温めたり冷やしたりというのはカプサイシンなどの温感物質、メントールなどの冷感物質に頼るより、実際に物理的に温める、冷やすということが必要になります。
なので、使い分けというほどではないですが、
使ってみて気持ちいい、快適な湿布を使うということでいいと思います。
肉離れにおいて湿布とテーピングはどう使い分ける?
ときどき聞かれるのが
「テーピングと湿布はどっちをした方がいいですか?」
というご質問です。
たしかにテーピングをするとその上から湿布を貼っても意味がないですよね。
逆もしかりです。湿布の上からテーピングはなかなか難しい。
これはテーピングの目的を考えるとわかりやすいです。
テーピングの目的が患部の圧迫を目的とするならば、それはむしろ、湿布を貼った上から、弾性包帯を使った圧迫をするといいと思います。
しかし、テーピングの目的が筋肉のサポートテーピングであれば、テーピングを優先するべきだろうと思います。
繰り返しになりますが、肉離れの治療過程で必要な処置のコンセプトは
肉離れした筋肉にかかる負荷を減らす・調節する
ということです。
つまり、治癒過程においては完全に安静にだけしていればいいわけではなく、肉離れが自然治癒していくにつれて、筋肉を動かしたり、伸ばしたりしながら
筋力を維持し、筋肉がカタくなることを防いでいかなくてはいけません。
しかし、それも治っていく中で無理に動かしたり、ストレッチすれば、 逆にまた、治りかけの筋肉線維が再度ちぎれてしまう
そんなことも起こりえます。
そういう意味で筋肉への負担を減らしながらも 使っていく、伸ばしていく
ということが治療の中心であり、
その「筋肉への負担を減らしながら」
という部分を処置で達成していきたいということなんですね。
そう考えると必要な処置方法は主に2つです。
- 筋肉の線維をまとめておくための患部圧迫はやはり必要
- 筋肉の働きをサポートするキネシオテーピング
患部圧迫については先ほども述べたことですね。 弾性包帯、テーピング、サポーターなどで行うということですね。
肉離れの安静、サポート目的のキネシオテーピングの方法
もう一つ、筋肉の働きをサポートするキネシオテーピングというのは、要は伸び縮みしやすい伸縮性テープの代表であるキネシオテープを使ったサポートテーピングです。部位毎に解説していきます。
基本原則はサポートする筋肉が収縮すると動く関節の動きが行いやすいようにテープを貼るということで、結局は、その筋肉に沿って、少しテープを伸ばしながらか、もしくは関節をサポートしたい動きの状態(曲げたいなら曲げた状態)で貼っていくことで、そのテープが伸ばされたときには縮む力が加わり、筋力をサポートすることができます。
つまり、その沿って貼った筋肉の負担が減るということです。
もちろん、伸ばして貼りすぎたり、深く曲げたり、完全に伸ばして貼ったりしてすると、関節の動きが大きく制限されることになるので、スポーツパフォーマンスが落ちてしまったり、日常生活に問題が出たり、皮膚がかぶれたりしてしまいますので、テープの伸ばし具合、テープを貼るときの関節の角度を調節することが大切です。
オススメの貼り方は、
- テープは伸ばさず自然に貼り、関節の角度で強さを調節する
- 関節の角度は筋肉がストレッチされた状態(痛みがないレベル)で固定、テープの伸ばし具合で強さを調整する
という、どちらかです。テープの伸ばしっぷりか、関節の角度、どちらかは変えないことで強さの調整をしやすく、シンプルにしましょう。
太もも 前(大腿四頭筋)肉離れのテーピング
太ももの前の肉離れは大腿四頭筋の肉離れだろうと思われます。
その中でも二関節筋である大腿直筋(だいたいちょっきん)の肉離れが多いわけですが、 この大腿直筋の肉離れの治療に使うテーピングは
膝を伸ばし、股関節を屈曲するような動きをサポートするようなテーピングになりますので、貼ったあとに膝が伸びやすく、股関節が屈曲(もも上げ状態)しやすいような感覚を重視しましょう。
具体的にはこのような方法になります。
太もも 後(ハムストリング)肉離れのテーピング
太ももの後、ハムストリングの肉離れはとても多いケガですが、この部位のサポートテーピングは
股関節を伸展(太ももを後ろに持っていく)しやすく、膝を曲げやすくするようなサポートテーピングになります。
具体的にはこのような感じですね。
太もも 内(内転筋)肉離れのテーピング
太ももの内側は内転筋です。股関節を閉じる動きですので、その動きをサポートするようにテープを貼ります。
このような感じですね。
ふくらはぎ肉離れのテーピング
ふくらはぎ、すなわち、スネの後側は下腿三頭筋(かたいさんとうきん)といって、腓腹筋(ひふくきん)の内側と外側、そして、さらに深くにヒラメ筋があります。
特に二関節筋の腓腹筋が肉離れを起こしやすく、
その場合は、膝を曲げ、足首を底屈(つま先立ちのような動き)しやすいようなサポートテーピングになります。
腹筋の肉離れのテーピング
腹筋も肉離れを起こすことがあります。
この場合は起こした筋が腹直筋であれば、真っ直ぐ真ん中に縦に貼り、腹斜筋であれば斜めに貼ります。
腹直筋はこちらです。
腹斜筋は厳密には内腹斜筋と外腹斜筋で走行が違います。
その走行の違いは体幹の回旋運動で違いが出ます。
内腹斜筋はその筋肉がある方向に回旋する作用があり、 外腹斜筋はその筋肉がある方向と逆に回旋する作用があります。
どちらの腹斜筋をサポートするかは、この回旋運動のやりやすくする方向で違うと考えてください。
こちらをご参照下さい。
内腹斜筋のサポートテーピング
外腹斜筋のサポートテーピング
まとめ
今回は肉離れの情報のすべてを網羅できるよう構成しているつもりですので、繰り返しご参照していただければ嬉しく思います。
特に肉離れの予防策・最初予防についての基本的な考え方と厳選した3つの方法、さらに食事やパーソナルーコーチングについて解説いたしました。
肉離れはそのメカニズムからパフォーマンスが上がれば上がるほど起こりやすくなりかねない、そんな厄介な怪我です。それゆえ、パフォーマンスを上げながらも、予防策を徹底していくということは忘れてはいけないことですね。
少しでも参考になりましたら幸いです。







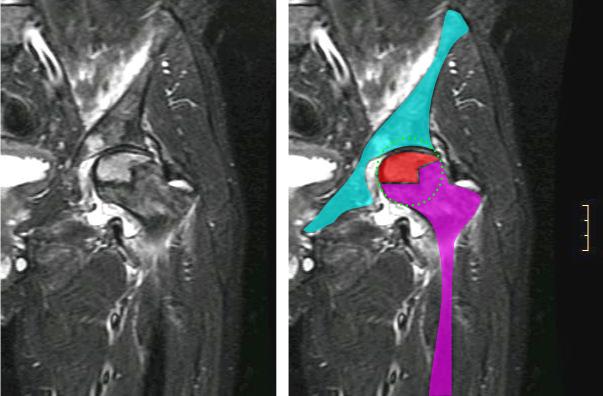


60代女性です。
お尻の筋肉のどれかが肉離れしたようです。
普段はスポーツジムに通い、ジムでの軽いトレーニングと水泳をやっていましたが、新型コロナウイルスの第一次緊急事態宣言でのジム休業で、自宅マンションの中庭で下肢のトレーニング(スクワット、ランジ、ジャンプなど)を45分位、週5回位やっていましたが、今思えば 少々ストレッチ不足だったかもしれません。
6月にジムが再開してからは、平泳ぎとバタフライの練習、特にキックの練習を多くしたのが、お尻、腿裏を疲れさせたのかもしれません。
ジムではパーソナルトレーナー週1回、ストレッチとトレーニングの助言などもらっています。いつもお尻周りが硬いとストレッチしてもらっていたのですが、11月にプールでブラジル体操のようなレッスンをした後に、「右足が前に出ない、痛くて歩けない」状態になり
翌日、行きつけの整骨院に行き「肉離れ」と言われました。
系列の掛かりつけの整形外科があったのに、「マッサージしてもらおう」と整骨院を選んだのは失敗でしたね(泣)
軽度の肉離れということで、ひたすら安静が約2週間、それからやって良いストレッチとトレーニングを教わり、発症2カ月の今は、動かさなくてはいけない段階ということで、スクワットや平泳ぎ以外の3泳法は泳いでも良いということです。
先生のお話を聞いて、先ず整形外科を受診して肉離れした筋肉を特定しなかったことが悔やまれますが、今からでも整形外科を受診した方がよいでしょうか?
ウォーキングや水泳の量を増やしたら、肉離れでない足の、お尻の付け根から膝までの腿裏が痛み出したのも心配ですが・・・
実は、「水泳肩」の持病もあるので、歌島先生に出会えたのはラッキーでした。
先生のお話をよく聞き、自分でも勉強して、「諦めずに、前を向いている自分」のイメージを
持とうと思いました。
トレーニング話を聞いたり、読んだりするのは大好きなので、メルマガは本当に楽しみです。
ありがとうございます。
もちろん、症状が残っていれば受診も検討してください。
引き続きよろしくお願いいたします。